Tradične považované za beta-blokátory.
Tieto lieky pomáhajú nielen účinne znižovať hladinu krvného tlaku pri jeho zvýšených hodnotách, ale pomáhajú aj pri znižovaní tepovej frekvencie, a to v dostatočnej miere.
Čo sú beta a alfa blokátory
Lieky, ktoré sa zaraďujú medzi adrenergné blokátory, sa zase zaraďujú do niekoľkých podskupín, a to aj napriek tomu, že všetky sa dajú efektívne použiť pri liečbe tlakových rázov.
Alfa-blokátory sú biochemicky aktívne látky, ktoré pôsobia na alfa receptory. Užívajú sa pri esenciálnej a symptomatickej hypertenzii. Vďaka tabletám sa cievy rozšíria, čím sa oslabí ich odolnosť smerom k periférii. Vďaka tomuto účinku je prietok krvi značne uľahčený a hladina tlaku klesá. Okrem toho alfa-blokátory vedú k zníženiu množstva zlého cholesterolu a tuku v krvi.
Beta-blokátory sú tiež rozdelené do dvoch kategórií:
- Pôsobia iba na receptory typu 1 - takéto lieky sa zvyčajne nazývajú selektívne.
- Lieky, ktoré ovplyvňujú oba typy nervových zakončení - už sa nazývajú neselektívne.
Upozorňujeme, že adrenergné blokátory druhého typu ani v najmenšom neinterferujú s citlivosťou receptorov, prostredníctvom ktorých realizujú svoj klinický účinok.
Upozorňujeme, že vzhľadom na schopnosť znižovať srdcovú frekvenciu možno beta-blokátory použiť nielen na liečbu esenciálnej hypertenzie, ale aj na odstránenie prejavov.
Klasifikácia
Na základe prevládajúceho účinku na beta-1 a beta-2, adrenoreceptory, beta-blokátory sú rozdelené do:
- kardioselektívne (medzi ne patrí Metaprolol, Atenolol, Betaxolol, Nebivolol);
- cardiononselective (betablokátory - vyzerá zoznam liekov na hypertenziu nasledujúcim spôsobom: Propranolol, Nadolol, Timolol,).
Existuje ďalšia klasifikácia - podľa biochemických znakov štruktúry molekuly. Na základe schopnosti rozpúšťať sa v lipidoch alebo vo vode sú zástupcovia tejto skupiny liekov klasifikovaní do troch skupín:
- Lipofilné betablokátory (Oxprenolol, Propranolol, Alprenolol, Carvedilol, Metaprolol, Timolol) – zvyčajne sa odporúčajú v nízkych dávkach pri hepatálnom a kongestívnom zlyhaní srdca v pokročilých štádiách.
- Hydrofilné beta-blokátory (medzi nimi sú Atenolol, Nadolol, Talinolol, Sotalol). Používa sa v menej pokročilých štádiách.
- Amfifilné blokátory (zástupcovia - Acebutolol, Betaxolol, Pindolol, Celiprolol) - táto skupina je najrozšírenejšia vďaka širokému spektru účinku. Amfifilné blokátory sa najčastejšie používajú na hypertenziu a ochorenie koronárnych artérií av rôznych variantoch tejto patológie.
To je dôležité!
Mnoho ľudí sa zaujíma o to, ktoré lieky (beta-blokátory alebo alfa-blokátory) fungujú lepšie pri hypertenzii. Ide o to, že na dlhodobé zastavenie hypertenzného syndrómu (to znamená na systematické použitie) sú vhodnejšie beta-blokátory s vysokou selektivitou, to znamená, že v terapeutických dávkach pôsobia selektívne, selektívne (zoznam je Bisoprolol, Metaprolol, Carvedilol).
Ak potrebujete účinok, ktorého trvanie sa prejaví krátkodobo (indikáciou je rezistentná GB, kedy potrebujete urgentne znížiť hladinu krvného tlaku, aby ste sa vyhli kardiovaskulárnej katastrofe), potom si môžete predpísať alfablokátory, tzv. mechanizmus účinku, ktorý je stále odlišný od BAB.
Kardioselektívne beta-blokátory
Kardioselektívne betablokátory v terapeutických dávkach vykazujú biochemickú aktivitu najmä vo vzťahu k beta-1-adrenergným receptorom. Dôležitým bodom je, že so zvýšením dávky beta-blokátorov sa ich špecificita zreteľne znižuje a potom aj ten najselektívnejší liek blokuje oba receptory. Je veľmi dôležité pochopiť, že selektívne a neselektívne betablokátory znižujú krvný tlak približne rovnakým spôsobom, avšak kardioselektívne betablokátory majú výrazne menej vedľajších účinkov, ľahšie sa kombinujú v prítomnosti sprievodných patológií. Medzi typické vysoko kardioselektívne lieky patrí metoprolol ( obchodné meno-), ako aj Atenolol a Bisoprolol. Niektoré β-adrenergné blokátory, medzi nimi Carvedilol, blokujú nielen β1 a β2-adrenergné receptory, ale aj alfa-adrenergné receptory, čo v niektorých prípadoch podnecuje voľbu lekára v ich smere.

Vnútorná sympatomimetická aktivita
Niektoré beta-blokátory majú vnútornú sympatomimetickú aktivitu, ktorá je tiež veľmi dôležitá. Tieto lieky zahŕňajú Pindolol a Acebutol. Tieto látky buď prakticky neznižujú, alebo neznižujú, nie však výrazne, pokojovú srdcovú frekvenciu, opakovane však blokujú zvýšenie srdcovej frekvencie pri fyzickej námahe alebo pôsobení beta-adrenergných agonistov.
Pri bradykardii rôznej závažnosti sú jednoznačne indikované lieky, ktoré majú do určitej miery vnútornú sympatomimetickú aktivitu.
Treba tiež poznamenať, že rozsah použitia betablokátorov s BCMA v kardiologickej praxi sa dosť zúžil. Tieto lieky sa spravidla stávajú relevantnými pri liečbe nekomplikovaných foriem hypertenzie (vrátane hypertenzie počas tehotenstva - Oxprenolol a Pindolol).
U pacientov s angínou pectoris je použitie tejto podskupiny značne obmedzené, pretože sú menej účinné (v porovnaní s β-blokátormi bez BCMA) z hľadiska poskytovania negatívnych chronotropných a bathmotropných účinkov.
Betablokátory s ICMA sa nemajú používať u pacientov s akútnymi koronárnymi syndrómami (skrátene AKS) a u pacientov po infarkte z dôvodu vysokého rizika zvýšených kardiogénnych komplikácií a mortality v porovnaní s betablokátormi bez ICMA. Lieky BCMA nie sú relevantné pri liečbe ľudí so srdcovým zlyhaním.
Lipofilné lieky
V tehotenstve by sa rozhodne nemali užívať všetky lipofilné betablokátory – táto vlastnosť je daná tým, že vo veľkej miere prenikajú cez placentárnu bariéru a po určitom čase po užití začnú mať nežiaduci účinok na plod. Vzhľadom na skutočnosť, že betablokátory sa už môžu používať u tehotných žien len vtedy, ak je riziko niekoľkonásobne nižšie ako očakávaný prínos, nie je možné uvažovanú kategóriu liekov predpisovať vôbec.
Hydrofilné liečivá
Jednou z najdôležitejších vlastností hydrofilných liečiv je ich dlhší polčas (napríklad Atenolol sa z tela vylúči v priebehu 8-10 hodín), čo umožňuje ich predpisovanie 2x denne.
Je tu však ešte jedna vlastnosť - ak vezmeme do úvahy skutočnosť, že hlavná záťaž pri vylučovaní padá na obličky, je ľahké uhádnuť, že ľudia, ktorí boli postihnutí týmto orgánom počas stabilného zvýšenia tlaku, by z neho nemali užívať drogy skupina.
Najnovšia generácia beta blokátorov
Skupina beta-blokátorov v súčasnosti zahŕňa viac ako 30 položiek. Potreba ich zaradenia do programu liečby kardiovaskulárnych ochorení (skrátene KVO) je zrejmá a potvrdzujú ju aj štatistické údaje. Za posledných 50 rokov srdcovej klinickej praxe zaujali betablokátory sebavedomé postavenie v prevencii komplikácií a vo farmakoterapii rôznych foriem a štádií hypertenzie, ischemickej choroby srdca, chronického srdcového zlyhania, metabolický syndróm(MS), ako aj pri rôznych formách tachyarytmií, komorových aj supraventrikulárnych.

Podľa požiadaviek všeobecne uznávaných noriem vo všetkých nekomplikovaných prípadoch medikamentózna liečba AH začína betablokátormi a ACE inhibítormi, ktoré výrazne znižujú riziko vzniku AIM a iných kardiovaskulárnych príhod rôzneho pôvodu.
V zákulisí existuje názor, že najlepšími betablokátormi súčasnosti sú lieky ako Bisoprolol, Carvedilol; Metoprolol sukcinát a nebivolol.
Upozorňujeme, že iba ošetrujúci lekár má právo predpísať betablokátor.
A v každom prípade sa odporúča vybrať len lieky novej generácie. Všetci odborníci sa zhodujú v tom, že spôsobujú minimum vedľajších účinkov a pomáhajú zvládnuť úlohu, v žiadnom prípade nevedú k zhoršeniu kvality života.
Použitie pri ochoreniach kardiovaskulárneho systému
Lieky z tejto skupiny sa aktívne používajú pri liečbe symptomatickej aj symptomatickej hypertenzie, ako aj tachykardie, retrosternálnej bolesti a dokonca aj fibrilácie predsiení. Pred prijatím by ste však mali venovať pozornosť niektorým dosť nejednoznačným vlastnostiam lieky:
- Beta-blokátory (skrátene BAB) výrazne inhibujú schopnosť sínusového uzla generovať impulzy, ktoré vedú k zvýšeniu srdcovej frekvencie, čím spôsobujú sínusovú bradykardiu - spomalenie pulzu na hodnoty pod 50 za minútu. Tento vedľajší účinok je menej výrazný pri BAB, ktorý má vnútornú sympatomimetickú aktivitu.
- Nezabudnite, že lieky v tejto skupine s vysokým stupňom pravdepodobnosti môžu viesť k atrioventrikulárnej blokáde rôzneho stupňa. Okrem toho výrazne znižujú silu srdcových kontrakcií – to znamená, že majú aj negatívny bathmotropný účinok. Ten je menej výrazný pri BAB s vazodilatačnými vlastnosťami.
- BAB znižujú krvný tlak. Lieky tejto skupiny sa stávajú príčinou skutočného spazmu periférnych ciev. Z tohto dôvodu sa môžu objaviť studené končatiny, v prípade Raynaudovho syndrómu je zaznamenaná jeho negatívna dynamika. Tieto vedľajšie účinky sú prakticky bez liekov s vazodilatačnými vlastnosťami.
- BAB výrazne znížiť renálny prietok krvi(s výnimkou Nadololu). V dôsledku zníženia kvality periférnej cirkulácie pri liečbe týmito liekmi sa občas vyskytuje výrazná celková slabosť.
angina pectoris
Vo väčšine prípadov sú BB liekom voľby pri liečbe anginy pectoris a srdcových záchvatov. Upozorňujeme, že na rozdiel od dusičnanov tieto lieky pri dlhšom užívaní vôbec nevyvolávajú toleranciu. BAB sú schopné akumulovať sa v tele do značnej miery, čo umožňuje po chvíli mierne znížiť dávku lieku. Okrem toho tieto prostriedky dokonale chránia samotný myokard, optimalizujú prognózu znížením rizika recidívy AMI.
Antianginózna aktivita všetkých BAB je relatívne rovnaká. Ich výber je založený na nasledujúcich výhodách, z ktorých každá je veľmi dôležitá:
- trvanie účinku;
- absencia (v prípade kompetentného použitia) výrazných vedľajších účinkov;
- relatívne nízke náklady;
- možnosť kombinácie s inými liekmi.
Priebeh terapie začína relatívne malou dávkou a postupne sa zvyšuje na účinnú. Dávkovanie sa volí tak, aby srdcová frekvencia v pokoji nebola nižšia ako 50 za minútu a hladina SBP neklesla pod 100 mm Hg. čl. Po nástupe očakávaného terapeutického účinku (zastavenie výskytu atakov retrosternálnej bolesti, normalizácia tolerancie na aspoň miernu fyzickú aktivitu) sa dávka po určitú dobu znižuje na minimálnu účinnú.
Pozitívny účinok BAB je badateľný najmä vtedy, ak sa námahová angína kombinuje so sínusovou tachykardiou, symptomatickou hypertenziou, glaukómom (zvýšenie), zápchou a gastroezofageálnym refluxom.
infarkt myokardu
Prípravky z farmakologická skupina Beta-blokátory v AMI majú dvojitú výhodu. Ich intravenózne podanie v prvých hodinách po vzniku AIM znižuje potrebu srdcového svalu na kyslík a zlepšuje jeho prísun, výrazne znižuje bolesť, podporuje ohraničenie nekrotickej oblasti a znižuje riziko vzniku žalúdočných arytmií, ktoré predstavujú bezprostredné nebezpečenstvo. na ľudský život.

Dlhodobé užívanie BAB znižuje riziko recidívy srdcového infarktu. Už bolo vedecky dokázané, že intravenózne podanie BAB s následným prechodom na „tabletku“ výrazne znižuje úmrtnosť, riziko zastavenia obehu a recidívy kardiovaskulárnych príhod bez smrti o 15 %. V prípade, že sa v urgentnej situácii vykoná včasná trombolýza, β-blokátory neznižujú mortalitu, ale výrazne znižujú riziko vzniku anginy pectoris.
Čo sa týka tvorby demarkačnej zóny nekrózy v srdcovom svale, najvýraznejší účinok majú BAB, ktoré nemajú vnútornú sympatomimetickú aktivitu. Preto bude výhodné použiť kardioselektívne činidlá. Sú obzvlášť účinné pri kombinácii infarktu myokardu s hypertenziou, sínusovou tachykardiou, postinfarktovou angínou a tachysystolickou formou AF. BAB možno predpísať ihneď po hospitalizácii pacienta za predpokladu, že neexistujú absolútne kontraindikácie. Ak sa nevyskytnú žiadne nežiaduce vedľajšie účinky, liečba rovnakými liekmi pokračuje najmenej rok po AIM.
Chronické srdcové zlyhanie
Beta-blokátory majú viacsmerný účinok, čo z nich v tejto situácii robí jednu z najlepších liekov. Nasledujúce budú uvedené tie z nich, ktoré majú najväčší význam pri úľave CHF:
- Tieto lieky výrazne zlepšujú pumpovaciu funkciu srdca.
- Beta-blokátory celkom dobre znižujú priamy toxický účinok norepinefrínu.
- BAB výrazne znižuje srdcovú frekvenciu, paralelne s tým vedie k predĺženiu diastoly.
- Majú výrazný antiarytmický účinok.
- Lieky sú schopné zabrániť remodelácii a diastolickej dysfunkcii ľavej komory.
Terapia betablokátormi mala mimoriadny význam po tom, čo sa zo všeobecne uznávanej teórie vysvetľujúcej manifest CHF stala neurohormonálna teória, podľa ktorej nekontrolované zvýšenie aktivity neurohormónov spôsobuje progresiu ochorenia, pričom hlavnú úlohu v tom zohráva norepinefrín. V súlade s tým beta-blokátory (samozrejme len tie, ktoré nemajú aktivitu sympatika), blokujúce účinok tejto látky, bránia rozvoju alebo progresii CHF.
Hypertonické ochorenie
Betablokátory sa v liečbe hypertenzie úspešne používajú už dlhú dobu. Blokujú nežiaduci vplyv sympatika nervový systém na srdce, čo mu výrazne uľahčuje prácu a zároveň znižuje jeho potrebu krvi a kyslíka. Výsledkom toho je zníženie zaťaženia srdca, čo zase vedie k zníženiu hodnôt krvného tlaku.
Priradené blokátory pomáhajú pacientom s hypertenziou kontrolovať srdcovú frekvenciu a používajú sa pri liečbe arytmií. Pri výbere vhodného betablokátora je veľmi dôležité brať do úvahy vlastnosti liekov z rôznych skupín. Okrem toho treba brať do úvahy rôzne vedľajšie účinky.
Takže v prípade, že bude lekár dodržiavať individuálny prístup ku každému pacientovi, potom aj na samotných betablokátoroch bude schopný dosiahnuť významné klinické výsledky.
Poruchy srdcového rytmu
Berúc do úvahy skutočnosť, že zníženie sily srdcových kontrakcií výrazne znižuje potrebu kyslíka myokardom, BB sa úspešne používajú pri nasledujúcich poruchách srdcového rytmu:

- fibrilácia a atriálny flutter,
- supraventrikulárne arytmie,
- zle tolerovaná sínusová tachykardia,
- Lieky z tejto farmakologickej skupiny sa používajú aj pri komorových arytmiách, ale tu bude ich účinnosť menej výrazná,
- BAB v kombinácii s preparátmi draslíka sa úspešne používa na liečbu rôznych arytmií, ktoré boli vyvolané intoxikáciou glykozidmi.
Vedľajšie účinky
Určitá časť vedľajších účinkov je spôsobená nadmerným účinkom BAB na kardiovaskulárny systém, a to:
- ťažká bradykardia (pri ktorej srdcová frekvencia klesne pod 45 za minútu);
- atrioventrikulárna blokáda;
- arteriálna hypotenzia (s poklesom SBP pod 90-100 mm Hg), vezmite prosím na vedomie, že tento druh účinkov sa zvyčajne vyvíja pri intravenóznom podaní betablokátorov;
- zvýšená intenzita symptómov CHF;
- zníženie intenzity krvného obehu v nohách, s výhradou poklesu srdcový výdaj- tento druh problému sa zvyčajne vyskytuje u starších ľudí s endarteritídou alebo sa s ňou prejavuje.
Existuje ďalší veľmi zaujímavá vlastnosťúčinky týchto liekov – napríklad ak má pacient feochromocytóm ( benígny nádor nadobličky), potom môžu beta-blokátory viesť k zvýšeniu krvného tlaku v dôsledku stimulácie α1-adrenergných receptorov a vazospazmu hematomikrocirkulačného lôžka. Všetky ostatné nežiaduce vedľajšie účinky, tak či onak spojené s užívaním betablokátorov, nie sú ničím iným ako prejavom individuálnej neznášanlivosti.
abstinenčný syndróm
Ak užívate betablokátory dlhší čas (to znamená niekoľko mesiacov alebo dokonca týždňov) a potom ich náhle prestanete užívať, objaví sa abstinenčný syndróm. Jeho indikátormi budú tieto príznaky: búšenie srdca, úzkosť, záchvaty angíny pectoris sa stávajú častejšími, výskyt patologických znakov na EKG a nie je vylúčená pravdepodobnosť vzniku AIM a dokonca ani náhlej smrti.
Prejav abstinenčného syndrómu možno vysvetliť tým, že počas príjmu sa telo už adaptuje na znížený účinok noradrenalínu - a tento účinok sa realizuje zvýšením počtu adrenoreceptorov v orgánoch a tkanivách. Berúc do úvahy skutočnosť, že BAB spomaľuje proces transformácie hormónu štítna žľaza tyroxínu (T4) na hormón trijódtyronín (T3), potom niektoré prejavy abstinenčného syndrómu (úzkosť, chvenie, búšenie srdca), obzvlášť výrazné po vysadení propranololu, môžu byť spôsobené nadbytkom hormónov štítnej žľazy.
Na realizáciu preventívne opatrenia abstinenčný syndróm, treba ich vysadiť postupne, do 14 dní – táto zásada je však relevantná len vtedy, ak sa lieky užívajú ústami.
Už viac ako 20 rokov sú beta-blokátory považované za jeden z hlavných liekov v liečbe srdcových chorôb. Vo vedeckých štúdiách boli získané presvedčivé údaje, ktoré slúžili ako základ pre zaradenie tejto skupiny liekov do moderných odporúčaní a protokolov na liečbu srdcových patológií.
Blokátory sú klasifikované v závislosti od mechanizmu účinku, ktorý je založený na vplyve určitého typu receptora. V súčasnosti existujú tri skupiny:
- alfa-blokátory;
- beta-blokátory;
- alfa-beta-blokátory.
Alfa blokátory
Lieky, ktorých účinok je zameraný na blokovanie alfa-adrenergných receptorov, sa nazývajú alfa-blokátory. Hlavné klinické účinky – expanzia cievy a následne zníženie celkovej periférnej vaskulárnej rezistencie. A potom nasleduje uvoľnenie prietoku krvi a zníženie tlaku.
Okrem toho sú schopné znižovať hladinu cholesterolu v krvi a ovplyvňovať metabolizmus tukov v tele.
Beta blokátory
Existujú rôzne podtypy beta-adrenergných receptorov. V závislosti od toho sú beta-blokátory rozdelené do skupín:
- Selektívne, ktoré sa zase delia na 2 typy: majúce vnútornú sympatomimetickú aktivitu a nemajú ju;
- Neselektívne - blokujú beta-1 aj beta-2 receptory;
Alfa beta blokátory
Zástupcovia tejto skupiny liekov znižujú systolu a diastolu a srdcovú frekvenciu. Jednou z ich hlavných výhod je nedostatok vplyvu na krvný obeh obličiek a odolnosť periférnych ciev.
Mechanizmus účinku adrenergných blokátorov
Vďaka tomu krv z ľavej komory s kontrakciou myokardu okamžite vstupuje do najväčšej cievy tela - aorty. Tento moment je dôležitý pri porušení fungovania srdca. Pri užívaní týchto liekov s kombinovaným účinkom nedochádza k negatívnemu účinku na myokard a v dôsledku toho sa znižuje úmrtnosť.
Všeobecná charakteristika ß-blokátorov
Beta-adrenergné blokátory sú veľkou skupinou liečiv, ktoré majú vlastnosti kompetitívne (reverzibilne) a selektívne inhibujú väzbu katecholamínov na rovnaké receptory. Táto skupina drog začala svoju existenciu v roku 1963.
Potom bol syntetizovaný liek Propranolol, ktorý je dodnes široko používaný klinicky. Jeho tvorcovia boli ocenení Nobelovou cenou. Odvtedy sa syntetizovalo množstvo liekov s adrenoblokačnými vlastnosťami, ktoré mali podobnú chemickú štruktúru, ale v niektorých smeroch sa líšili.

Vlastnosti betablokátorov
Betablokátory zaujali vo veľmi krátkom čase popredné miesto v liečbe väčšiny kardiovaskulárnych ochorení. Ale ak sa vrátite do histórie, nie je to tak dávno, čo bol postoj k týmto liekom mierne skeptický. V prvom rade je to kvôli mylnej predstave, že lieky môžu znižovať kontraktilitu srdca a beta-blokátory sa pri ochoreniach srdcového systému používajú len zriedka.
Dnes je však ich negatívny vplyv na myokard vyvrátený a je dokázané, že neustálym užívaním adrenergných blokátorov sa klinický obraz dramaticky mení: zvyšuje sa tepový objem srdca a jeho tolerancia na fyzickú aktivitu.
Mechanizmus účinku beta-blokátorov je pomerne jednoduchý: účinná látka prenikajúca do krvi najskôr rozpozná a potom zachytí molekuly adrenalínu a norepinefrínu. Sú to hormóny syntetizované v dreni nadobličiek. Čo bude ďalej? Molekulárne signály zo zachytených hormónov sa prenášajú do príslušných orgánových buniek.
Existujú 2 hlavné typy beta-adrenergných receptorov:
Tieto aj iné receptory sú prítomné v orgánovom komplexe centrálneho nervového systému. Existuje aj iná klasifikácia adrenergných blokátorov v závislosti od ich schopnosti rozpúšťať sa vo vode alebo tukoch:

Indikácie a obmedzenia
Oblasť lekárskej vedy, v ktorej sa betablokátory používajú, je pomerne široká. Používajú sa pri liečbe mnohých kardiovaskulárnych a iných ochorení.
Najbežnejšie indikácie na použitie týchto liekov:

Spory o tom, kedy sa drogy tejto skupiny môžu užívať a kedy nie, pokračujú dodnes. Mení sa zoznam chorôb, pri ktorých užívanie týchto látok nie je žiadúce, keďže neustále prebieha výskum a syntetizujú sa nové lieky zo skupiny betablokátorov.
Preto bola definovaná podmienená hranica medzi absolútnymi (keď by sa nikdy nemal používať) a relatívnymi (keď existuje malé riziko) indikáciami na použitie betablokátorov. Ak sa v niektorých zdrojoch určité kontraindikácie považujú za absolútne, v iných sú relatívne.
 Podľa klinických protokolov na liečbu srdcových pacientov je prísne zakázané používať blokátory na:
Podľa klinických protokolov na liečbu srdcových pacientov je prísne zakázané používať blokátory na:
- ťažká bradykardia;
- atrioventrikulárna blokáda vysokého stupňa;
- kardiogénny šok;
- závažné lézie periférnych artérií;
- individuálna precitlivenosť.
Takéto lieky sú relatívne kontraindikované pri inzulín-dependentnom diabetes mellitus, depresívnych stavoch. V prítomnosti týchto patológií sa musia pred použitím zvážiť všetky očakávané pozitívne a negatívne účinky.
Zoznam liekov
K dnešnému dňu je zoznam liekov veľmi veľký. Každý liek uvedený nižšie má silnú dôkazovú základňu a aktívne sa používa v klinickej praxi.
Medzi neselektívne lieky patria:
- Labetalol.
- Dilevalol.
- bopindolol.
- propranolol.
- Obzidan.

Na základe vyššie uvedeného možno vyvodiť závery o úspešnosti používania beta-blokátorov na kontrolu činnosti srdca. Táto skupina liekov nie je vo svojich vlastnostiach a účinkoch nižšia ako iné kardiologické lieky. Keď má pacient vysoké riziko kardiovaskulárnych porúch v prítomnosti iných komorbidít, potom je v tomto prípade úloha beta-blokátorov veľmi významná.
Pri výbere lieku na liečbu by sa mali uprednostniť modernejšie predstavitelia tejto triedy (uvedené v článku), pretože umožňujú stabilné zníženie krvný tlak a korekcia základnej choroby bez ohrozenia pohody človeka.
Beta-blokátory alebo blokátory beta-adrenergných receptorov sú skupinou liekov, ktoré sa viažu na beta-adrenergné receptory a blokujú pôsobenie katecholamínov (adrenalínu a norepinefrínu) na ne. Betablokátory patria k základným liekom v liečbe esenciálnych arteriálnej hypertenzie a syndróm vysokého krvného tlaku. Táto skupina liekov sa používa na liečbu hypertenzie od 60. rokov 20. storočia, kedy sa prvýkrát dostali do klinickej praxe.
R. P. Ahlquist opísal v roku 1948 dve funkčné rôzne druhy adrenoreceptory - alfa a beta. Počas nasledujúcich 10 rokov boli známe iba alfa-adrenergné antagonisty. V roku 1958 bol objavený dichloizoprenalín, ktorý kombinuje vlastnosti agonistu a antagonistu beta receptorov. On a množstvo ďalších následných liekov zatiaľ neboli vhodné na klinické použitie. A až v roku 1962 bol syntetizovaný propranolol (Inderal), ktorý otvoril novú a svetlú stránku v liečbe kardiovaskulárnych chorôb.
Nobelovu cenu za medicínu v roku 1988 získali J. Black, G. Elion, G. Hutchings za vývoj nových princípov medikamentóznej terapie, najmä za zdôvodnenie používania betablokátorov. Treba poznamenať, že betablokátory boli vyvinuté ako antiarytmická skupina liekov a ich hypotenzívny účinok sa ukázal ako neočakávaný klinický nález. Spočiatku to bolo považované za vedľajšiu, nie vždy žiaducu akciu. Až neskôr, počnúc rokom 1964, po vydaní Pricharda a Giiliama, bol ocenený.
Mechanizmus účinku beta-blokátorov
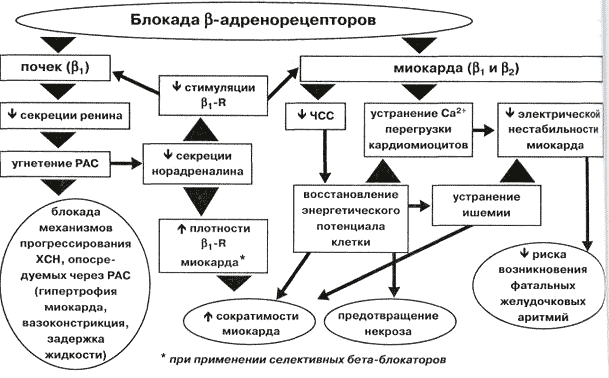
Mechanizmus účinku tejto skupiny liekov je spôsobený ich schopnosťou blokovať beta-adrenergné receptory srdcového svalu a iných tkanív, čo spôsobuje množstvo účinkov, ktoré sú súčasťou mechanizmu hypotenzného účinku týchto liekov.
- Zníženie srdcového výdaja, frekvencie a sily srdcových kontrakcií, čo má za následok zníženie potreby kyslíka myokardom, zvýšenie počtu kolaterál a redistribúciu prietoku krvi myokardom.
- Znížená srdcová frekvencia. V tomto smere diastola optimalizuje celkový koronárny prietok krvi a podporuje metabolizmus poškodeného myokardu. Beta-blokátory, "chrániace" myokard, sú schopné znížiť zónu infarktu a frekvenciu komplikácií infarktu myokardu.
- Zníženie celkového periférneho odporu znížením produkcie renínu bunkami juxtaglomerulárneho aparátu.
- Znížené uvoľňovanie norepinefrínu z postgangliových sympatických nervových vlákien.
- Zvýšená produkcia vazodilatačných faktorov (prostacyklín, prostaglandín e2, oxid dusnatý (II)).
- Zníženie reabsorpcie sodíkových iónov v obličkách a citlivosti baroreceptorov oblúka aorty a karotického (karotického) sínusu.
- Stabilizačný účinok membrán - zníženie priepustnosti membrán pre ióny sodíka a draslíka.
Spolu s antihypertenzívnymi beta-blokátormi majú nasledujúce účinky.
- Antiarytmická aktivita, ktorá je spôsobená ich inhibíciou účinku katecholamínov, spomaľuje sínusový rytmus a zníženie rýchlosti vedenia impulzov v atrioventrikulárnej priehradke.
- Antianginózna aktivita je kompetitívna blokáda beta-1 adrenergných receptorov v myokarde a krvných cievach, čo vedie k zníženiu srdcovej frekvencie, kontraktility myokardu, krvného tlaku, ako aj k predĺženiu trvania diastoly a zlepšeniu koronárny prietok krvi. Vo všeobecnosti, aby sa znížila potreba kyslíka v srdcovom svale, v dôsledku toho sa zvyšuje tolerancia záťaže, skracujú sa obdobia ischémie a znižuje sa frekvencia anginóznych záchvatov u pacientov s námahovou angínou a poinfarktovou angínou pectoris.
- Protidoštičková schopnosť - spomaľuje agregáciu krvných doštičiek a stimuluje syntézu prostacyklínu v endoteli cievnej steny, znižuje viskozitu krvi.
- Antioxidačná aktivita, ktorá sa prejavuje inhibíciou voľných mastných kyselín z tukového tkaniva, spôsobená katecholamínmi. Potreba kyslíka pre ďalší metabolizmus klesá.
- Zníženie prietoku venóznej krvi do srdca a objemu cirkulujúcej plazmy.
- Znížte sekréciu inzulínu inhibíciou glykogenolýzy v pečeni.
- Pôsobia sedatívne a zvyšujú kontraktilitu maternice počas tehotenstva.
Z tabuľky je zrejmé, že beta-1 adrenergné receptory sa nachádzajú hlavne v srdci, pečeni a kostrových svaloch. Katecholamíny, ovplyvňujúce beta-1 adrenoreceptory, majú stimulačný účinok, čo vedie k zvýšeniu frekvencie a sily srdcových kontrakcií.
Klasifikácia beta-blokátorov
V závislosti od prevládajúceho účinku na beta-1 a beta-2 sa adrenoreceptory delia na:
- kardioselektívne (Metaprolol, Atenolol, Betaxolol, Nebivolol);
- kardionselektívne (Propranolol, Nadolol, Timolol, Metoprolol).
V závislosti od schopnosti rozpúšťať sa v lipidoch alebo vo vode sa betablokátory farmakokineticky rozdeľujú do troch skupín.
- Lipofilné beta-blokátory (Oxprenolol, Propranolol, Alprenolol, Carvedilol, Metaprolol, Timolol). Pri perorálnom podaní sa rýchlo a takmer úplne (70 – 90 %) absorbuje v žalúdku a črevách. Lieky tejto skupiny dobre prenikajú do rôznych tkanív a orgánov, ako aj cez placentu a hematoencefalickú bariéru. Pri ťažkom hepatálnom a kongestívnom zlyhaní srdca sa spravidla predpisujú lipofilné beta-blokátory v nízkych dávkach.
- Hydrofilné beta-blokátory (Atenolol, Nadolol, Talinolol, Sotalol). Na rozdiel od lipofilných betablokátorov sa pri perorálnom podaní absorbujú len z 30 – 50 %, v menšej miere sa metabolizujú v pečeni a majú dlhý polčas. Vylučujú sa najmä obličkami, a preto sa pri nedostatočnej funkcii obličiek používajú hydrofilné betablokátory v nízkych dávkach.
- Lipo- a hydrofilné betablokátory, prípadne amfifilné blokátory (Acebutolol, Bisoprolol, Betaxolol, Pindolol, Celiprolol), sú rozpustné v lipidoch aj vo vode, po perorálnom podaní sa absorbuje 40-60 % liečiva. Zaberajú medzipolohu medzi lipo- a hydrofilnými beta-blokátormi a sú rovnako vylučované obličkami a pečeňou. Lieky sa predpisujú pacientom so stredne ťažkou renálnou a hepatálnou insuficienciou.
Klasifikácia beta-blokátorov podľa generácie
- Kardioselektívne (Propranolol, Nadolol, Timolol, Oxprenolol, Pindolol, Alprenolol, Penbutolol, Karteolol, Bopindolol).
- Kardioselektívne (Atenolol, Metoprolol, Bisoprolol, Betaxolol, Nebivolol, Bevantolol, Esmolol, Acebutolol, Talinolol).
- Betablokátory s vlastnosťami blokátorov alfa-adrenergných receptorov (Carvedilol, Labetalol, Celiprolol) sú lieky, ktoré zdieľajú mechanizmy hypotenzného účinku oboch skupín blokátorov.
Kardioselektívne a nekardioselektívne betablokátory sa zasa delia na lieky s vnútornou sympatomimetickou aktivitou a bez nej.
- Kardioselektívne betablokátory bez vnútornej sympatomimetickej aktivity (Atenolol, Metoprolol, Betaxolol, Bisoprolol, Nebivolol) spolu s antihypertenzným účinkom spomaľujú srdcovú frekvenciu, majú antiarytmický účinok a nespôsobujú bronchospazmus.
- Kardioselektívne betablokátory s vnútornou sympatomimetickou aktivitou (Acebutolol, Talinolol, Celiprolol) v menšej miere spomaľujú srdcovú frekvenciu, inhibujú automatizáciu sínusového uzla a atrioventrikulárneho vedenia, majú výrazný antianginózny a antiarytmický účinok pri sínusovej tachykardii a supraventrikulárnej komore arytmie, majú malý vplyv na beta -2 adrenoreceptory priedušiek pľúcnych ciev.
- Najväčší antianginózny účinok majú nekardioselektívne betablokátory bez vnútornej sympatomimetickej aktivity (Propranolol, Nadolol, Timolol), preto sa častejšie predpisujú pacientom so súčasnou anginou pectoris.
- Nekardioselektívne betablokátory s vnútornou sympatomimetickou aktivitou (Oxprenolol, Trazikor, Pindolol, Visken) nielen blokujú, ale aj čiastočne stimulujú beta-adrenergné receptory. Lieky tejto skupiny v menšej miere spomaľujú srdcovú frekvenciu, spomaľujú atrioventrikulárne vedenie a znižujú kontraktilitu myokardu. Možno ich predpísať pacientom s arteriálnou hypertenziou s miernym stupňom poruchy vedenia vzruchu, srdcovým zlyhaním a vzácnejším pulzom.
Kardioselektivita beta-blokátorov
Kardioselektívne beta-blokátory blokujú beta-1 adrenergné receptory umiestnené v bunkách srdcového svalu, juxtaglomerulárnom aparáte obličiek, tukovom tkanive, prevodovom systéme srdca a čriev. Selektivita beta-blokátorov však závisí od dávky a mizne pri použití veľkých dávok beta-1 selektívnych beta-blokátorov.
Neselektívne betablokátory pôsobia na oba typy receptorov, na beta-1 a beta-2 adrenoreceptory. Beta-2 adrenergné receptory sa nachádzajú na hladkých svaloch krvných ciev, priedušiek, maternice, pankreasu, pečene a tukového tkaniva. Tieto lieky zvyšujú kontraktilnú aktivitu tehotnej maternice, čo môže viesť k predčasný pôrod. Súčasne je spojená blokáda beta-2 adrenoreceptorov negatívne efekty(bronchospazmus, spazmus periférnych ciev, porucha metabolizmu glukózy a lipidov) neselektívnych betablokátorov.
Kardioselektívne betablokátory majú výhodu oproti nekardioselektívnym pri liečbe pacientov s arteriálnou hypertenziou, bronchiálna astma a iné ochorenia bronchopulmonálneho systému, sprevádzané bronchospazmom, diabetes mellitus, prerušovanou klaudikáciou.
Indikácia na stretnutie:
- esenciálna arteriálna hypertenzia;
- sekundárna arteriálna hypertenzia;
- príznaky hypersympatikotónie (tachykardia, vysoký pulzný tlak, hyperkinetický typ hemodynamiky);
- sprievodné ochorenie koronárnych artérií – angina pectoris (selektívne betablokátory pre fajčiarov, neselektívne pre nefajčiarov);
- predchádzajúci srdcový záchvat, bez ohľadu na prítomnosť anginy pectoris;
- srdcové arytmie (predsieňové a komorový extrasystol tachykardia);
- subkompenzované zlyhanie srdca;
- hypertrofická kardiomyopatia, subaortálna stenóza;
- výhrez mitrálnej chlopne;
- riziko fibrilácie komôr a neočakávaná smrť;
- arteriálna hypertenzia v predoperačnom a pooperačnom období;
- betablokátory sa predpisujú aj pri migréne, hypertyreóze, odvykaní od alkoholu a drog.
Betablokátory: kontraindikácie
- bradykardia;
- atrioventrikulárna blokáda 2-3 stupňov;
- arteriálna hypotenzia;
- akútne srdcové zlyhanie;
- kardiogénny šok;
- vazospastická angína.
- bronchiálna astma;
- chronická obštrukčná choroba pľúc;
- stenózne ochorenie periférnych ciev s ischémiou končatín v pokoji.
Betablokátory: Vedľajšie účinky
Zo strany kardiovaskulárneho systému:
- zníženie srdcovej frekvencie;
- spomalenie atrioventrikulárneho vedenia;
- výrazné zníženie krvného tlaku;
- zníženie ejekčnej frakcie.
Z iných orgánov a systémov:
- porušenia zo strany dýchací systém(bronchospazmus, zhoršená priechodnosť priedušiek, exacerbácia chronických pľúcnych ochorení);
- periférna vazokonstrikcia (Raynaudov syndróm, studené končatiny, intermitentná klaudikácia);
- psycho-emocionálne poruchy (slabosť, ospalosť, zhoršenie pamäti, emočná labilita, depresia, akútna psychóza, poruchy spánku, halucinácie);
- gastrointestinálne poruchy (nevoľnosť, hnačka, bolesť brucha, zápcha, exacerbácia). peptický vred kolitída);
- abstinenčný syndróm;
- porušenie metabolizmu uhľohydrátov a lipidov;
- svalová slabosť, neznášanlivosť cvičenia;
- impotencia a znížené libido;
- znížená funkcia obličiek v dôsledku zníženej perfúzie;
- znížená tvorba slznej tekutiny, konjunktivitída;
- kožné poruchy (dermatitída, exantém, exacerbácia psoriázy);
- hypotrofia plodu.
Betablokátory a cukrovka
Pri diabete 2. typu sa uprednostňujú selektívne betablokátory, pretože ich dysmetabolické vlastnosti (hyperglykémia, znížená citlivosť tkanív na inzulín) sú menej výrazné ako u neselektívnych.
Betablokátory a tehotenstvo
Počas tehotenstva je použitie beta-blokátorov (neselektívnych) nežiaduce, pretože spôsobujú bradykardiu a hypoxémiu, po ktorej nasleduje hypotrofia plodu.
Aké lieky zo skupiny beta-blokátorov je lepšie použiť?
Keď hovoríme o beta-blokátoroch ako o triede antihypertenzív, ide o lieky, ktoré majú beta-1 selektivitu (majú menej vedľajších účinkov), bez vnútornej sympatomimetickej aktivity (účinnejšie) a vazodilatačných vlastností.
Aký je najlepší beta blokátor?
Pomerne nedávno sa u nás objavil betablokátor, ktorý má najoptimálnejšiu kombináciu všetkých vlastností potrebných na liečbu chronických ochorení (arteriálna hypertenzia a ischemická choroba srdca) - Lokren.
Lokren je originálny a zároveň lacný betablokátor s vysokou beta-1 selektivitou a najdlhším polčasom rozpadu (15-20 hodín), čo umožňuje jeho použitie 1x denne. Nemá však vnútornú sympatomimetickú aktivitu. Liek normalizuje variabilitu denného rytmu krvného tlaku, pomáha znižovať stupeň ranného zvýšenia krvného tlaku. Pri liečbe Lokrenom u pacientov s ischemickou chorobou srdca sa znížila frekvencia záchvatov anginy pectoris a zvýšila sa schopnosť tolerovať fyzickú aktivitu. Liek nespôsobuje pocit slabosti, únavy, neovplyvňuje metabolizmus sacharidov a lipidov.
Druhým liekom, ktorý možno izolovať, je Nebilet (Nebivolol). V triede beta-blokátorov zaujíma zvláštne miesto vďaka svojim neobvyklým vlastnostiam. Nebilet pozostáva z dvoch izomérov: prvý z nich je beta-blokátor a druhý je vazodilatátor. Liečivo má priamy vplyv na stimuláciu syntézy oxidu dusnatého (NO) vaskulárnym endotelom.
Vzhľadom na duálny mechanizmus účinku možno Nebilet predpísať pacientom s arteriálnou hypertenziou a súbežnými chronickými obštrukčnými pľúcnymi chorobami, aterosklerózou periférnych artérií, kongestívnym zlyhaním srdca, ťažkou dyslipidémiou a diabetes mellitus.
Čo sa týka posledných dvoch patologické procesy, potom dnes existuje značné množstvo vedeckých dôkazov, že Nebilet nielenže nemá negatívny vplyv na metabolizmus lipidov a sacharidov, ale tiež normalizuje účinok na hladinu cholesterolu, triglyceridov, glukózy v krvi a glykovaného hemoglobínu. Výskumníci pripisujú tieto vlastnosti, jedinečné pre triedu beta-blokátorov, NO modulačnej aktivite lieku.
Abstinenčný syndróm beta-blokátorov
Náhle vysadenie beta-adrenergných blokátorov po ich dlhodobom používaní, najmä vo vysokých dávkach, môže spôsobiť príznaky charakteristické pre klinický obraz nestabilná angína, ventrikulárna tachykardia, infarkt myokardu a niekedy vedú k náhlej smrti. Abstinenčný syndróm sa začína prejavovať po niekoľkých dňoch (menej často - po 2 týždňoch) po ukončení užívania beta-adrenergných blokátorov.
Aby sa predišlo vážnym následkom vysadenia týchto liekov, mali by sa dodržiavať nasledujúce odporúčania:
- prestaňte užívať beta-adrenergné blokátory postupne, do 2 týždňov, podľa nasledujúcej schémy: 1. deň sa denná dávka propranololu znižuje maximálne o 80 mg, 5. - o 40 mg, 9. - o 20 mg a 13. - o 10 mg;
- pacienti s ochorením koronárnych artérií počas a po vysadení beta-adrenergných blokátorov by mali obmedziť fyzickú aktivitu a v prípade potreby zvýšiť dávku nitrátov;
- osoby s ochorením koronárnych artérií, ktoré to plánujú bypass koronárnej artérie, blokátory beta-adrenergných receptorov sa pred operáciou nerušia, 1/2 sa predpisuje 2 hodiny pred operáciou denná dávka, počas operácie sa betablokátory nepodávajú, ale do 2 dní. potom, čo je predpísaný intravenózne.
Obsah
Jeden z Nobelove ceny 1988 patrí D. Blackovi, vedcovi, ktorý vyvinul a vykonal klinické skúšky prvého beta-blokátora – propranololu. Táto látka bola použitá v lekárska prax ešte v 60. rokoch 20. storočia. Moderná kardiologická prax je nemožná bez použitia beta-blokátorov na hypertenziu a srdcové choroby, tachykardiu a mŕtvicu, arteriálne choroby a iné. nebezpečné patológie obehový systém. Zo 100 vyvinutých stimulantov sa 30 používa na terapeutické účely.
Čo sú betablokátory
Veľká skupina liečiv, ktoré chránia srdcové beta receptory pred účinkami adrenalínu, sa nazývajú beta-blokátory (BB). Názvy liekov obsahujúcich tieto účinné látky končia na „lol“. Ľahko sa dajú vybrať medzi liekmi na liečbu kardiovaskulárnych chorôb. Ako účinná látka sa používa atenolol, bisoprolol, propranolol, timolol a iné.
Mechanizmus akcie
V ľudskom tele sa nachádza veľká skupina katecholamínov – biologicky účinných látok ktoré majú stimulačný účinok vnútorné orgány a systémy, spúšťajúce adaptívne mechanizmy. Známe je pôsobenie jedného z predstaviteľov tejto skupiny - adrenalínu, nazýva sa aj stresová látka, hormón strachu. Účinok účinnej látky sa uskutočňuje prostredníctvom špeciálnych štruktúr - β-1, β-2 adrenoreceptorov.
Mechanizmus účinku beta-blokátorov je založený na inhibícii aktivity β-1-adrenergných receptorov v srdcovom svale. Orgány obehového systému reagujú na tento účinok takto:
- srdcová frekvencia sa mení v smere znižovania frekvencie kontrakcií;
- sila srdcových kontrakcií klesá;
- znížený vaskulárny tonus.
Súčasne beta-blokátory inhibujú činnosť nervového systému. Takže je možné obnoviť normálne fungovanie srdca, krvných ciev, čo znižuje frekvenciu záchvatov angíny, arteriálnej hypertenzie, aterosklerózy, koronárne ochorenie. Znižuje riziko náhlej smrti na infarkt, srdcové zlyhanie. V liečbe hypertenzie a stavov spojených s vysokým krvným tlakom sa dosiahol pokrok.
Indikácie na použitie
Beta-blokátory sú predpísané pre hypertenziu a srdcové choroby. to všeobecné charakteristiky ich terapeutický účinok. Najbežnejšie choroby, na ktoré sa používajú, sú:
- Hypertenzia. Beta-blokátory na hypertenziu znižujú záťaž srdca, znižuje sa jeho potreba kyslíka a normalizuje sa krvný tlak.
- Tachykardia. Pri srdcovej frekvencii 90 úderov za minútu alebo viac sú najúčinnejšie beta-blokátory.
- Infarkt myokardu. Pôsobenie látok je zamerané na zmenšenie postihnutej oblasti srdca, prevenciu relapsu a ochranu svalového tkaniva srdca. Okrem toho lieky znižujú riziko náhlej smrti, zvyšujú fyzickú odolnosť, obmedzujú rozvoj arytmií a prispievajú k saturácii myokardu kyslíkom.
- Diabetes so srdcovými patológiami. Vysoko selektívne beta-blokátory zlepšujú metabolické procesy, zvyšujú náchylnosť tkanív na inzulín.
- Zástava srdca. Lieky sa predpisujú podľa schémy, ktorá zahŕňa postupné zvyšovanie dávky.
Zoznam chorôb, na ktoré sa predpisujú betablokátory, zahŕňa glaukóm, rôzne typy arytmií, prolaps mitrálnej chlopne, tremor, kardiomyopatiu, akútnu disekciu aorty, hyperhidrózu, komplikácie hypertenzie. Lieky sú predpísané na prevenciu migrény, kŕčového krvácania, na liečbu arteriálnych patológií, depresie. Terapia týchto chorôb zahŕňa použitie len niektorých BB, ako oni farmakologické vlastnosti rôzne.
Klasifikácia liekov
Klasifikácia beta-blokátorov je založená na špecifických vlastnostiach týchto účinných látok:
- Blokátory adrenalínových receptorov sú schopné súčasne pôsobiť na β-1 aj β-2 štruktúry, čo spôsobuje vedľajšie účinky. Na základe tohto znaku sa rozlišujú dve skupiny liečiv: selektívne (pôsobiace len na β-1 štruktúry) a neselektívne (pôsobiace na β-1 aj β-2 receptory). Selektívne BB majú zvláštnosť: so zvyšujúcim sa dávkovaním sa špecifickosť ich účinku postupne stráca a začínajú blokovať aj β-2 receptory.
- Rozpustnosť v určitých látkach rozlišuje skupiny: lipofilné (rozpustné v tukoch) a hydrofilné (rozpustné vo vode).
- BB, ktoré sú schopné čiastočne stimulovať adrenoreceptory, sa kombinujú do skupiny liekov s vnútornou sympatomimetickou aktivitou.
- Blokátory adrenalínových receptorov sa delia na krátkodobo a dlhodobo pôsobiace lieky.
- Farmakológovia vyvinuli tri generácie betablokátorov. Všetky sa dodnes používajú v lekárskej praxi. Prípravky poslednej (tretej) generácie majú najmenší počet kontraindikácií a vedľajších účinkov.

Kardioselektívne beta-blokátory
Čím vyššia je selektivita lieku, tým silnejší je terapeutický účinok. Selektívne beta-blokátory prvej generácie sa nazývajú nekardioselektívne, ide o prvých predstaviteľov tejto skupiny liekov. Okrem terapeutických majú silné vedľajšie účinky (napríklad bronchospazmus). BB generácie II sú kardioselektívne lieky, majú priamy účinok iba na srdcové receptory typu 1 a nemajú žiadne kontraindikácie pre ľudí s chorobami dýchacieho systému.
Talinolol, Acebutanol, Celiprolol majú vnútornú sympatomimetickú aktivitu, Atenolol, Bisoprolol, Carvedilol túto vlastnosť nemajú. Tieto lieky sa osvedčili pri liečbe fibrilácie predsiení, sínusovej tachykardie. Talinolol je účinný v hypertenzná kríza, záchvaty anginy pectoris, srdcový infarkt, vo vysokých koncentráciách blokuje receptory 2. typu. Bisoprolol sa môže užívať nepretržite pri hypertenzii, ischémii, zlyhaní srdca a je dobre tolerovaný. Má výrazný abstinenčný syndróm.
Vnútorná sympatomimetická aktivita
Alprenolol, Karteolol, Labetalol - 1. generácia beta-blokátorov s vnútornou sympatomimetickou aktivitou, Epanolol, Acebutanol, Celiprolol - 2. generácia liekov s takýmto účinkom. Alprenolol sa používa v kardiológii na liečbu ischemickej choroby srdca, hypertenzie, neselektívny betablokátor s veľkým množstvom vedľajších účinkov a kontraindikácií. Celiprolol sa osvedčil pri liečbe hypertenzie, je prevenciou záchvatov anginy pectoris, ale bola odhalená interakcia lieku s mnohými liekmi.
Lipofilné lieky
Blokátory lipofilných adrenalínových receptorov zahŕňajú Propranolol, Metoprolol, Retard. Tieto lieky sú aktívne spracovávané pečeňou. Pri hepatálnych patológiách alebo u starších pacientov môže dôjsť k predávkovaniu. Lipofilita určuje vedľajšie účinky, ktoré sa prejavujú prostredníctvom nervového systému, ako je depresia. Propranolol je účinný pri tyreotoxikóze, kardiomyalgii, myokardiálnej dystrofii. Metoprolol inhibuje pôsobenie katecholamínov v srdci počas fyzického a emočného stresu, je indikovaný na použitie pri srdcových patológiách.
Hydrofilné liečivá
Beta-blokátory na hypertenziu a srdcové choroby, čo sú hydrofilné lieky, pečeň nespracováva, vylučujú sa obličkami. U pacientov s renálnou insuficienciou sa hromadia v tele. Majú predĺžený účinok. Je lepšie užívať lieky pred jedlom a piť veľa vody. Atenolol patrí do tejto skupiny. Je účinný pri liečbe hypertenzie, hypotenzný účinok trvá asi deň, pričom periférne cievy zostávajú v dobrom stave.
Najnovšia generácia beta blokátorov
Najnovšia generácia beta-blokátorov zahŕňa Carvedilol, Celiprolol. Oni vlastnia minimálna suma vedľajšie účinky a musíte ich používať raz denne. Karvedilol sa predpisuje v komplexnej terapii chronického srdcového zlyhania ako profylaktikum proti záchvatom angíny pectoris s hypertenziou. Celiprolol má podobné recepty, tento liek sa ruší postupne, najmenej 2 týždne.
© Používanie materiálov stránky len po dohode s administráciou.
Adrenoblokátory tvoria veľkú skupinu liekov, ktoré spôsobujú blokádu receptorov pre adrenalín a norepinefrín. Sú široko používané v terapeutickej a kardiologickej praxi, sú predpísané všade pre pacientov. rôzneho veku, ale hlavne starším ľuďom, ktorí majú s najväčšou pravdepodobnosťou poškodenie ciev a srdca.
Fungovanie orgánov a systémov podlieha pôsobeniu rôznych biologicky aktívnych látok, ktoré ovplyvňujú určité receptory a spôsobujú určité zmeny - rozšírenie alebo zúženie krvných ciev, zníženie alebo zvýšenie sily kontrakcií srdca, bronchospazmus atď. V určitých situáciách je pôsobenie týchto hormónov nadmerné alebo je potrebné neutralizovať ich účinky v súvislosti so vznikajúcim ochorením.
Adrenalín a norepinefrín sú vylučované dreňou nadobličiek a majú široké spektrum biologických účinkov.- vazokonstrikcia, zvýšený tlak, zvýšená hladina cukru v krvi, rozšírenie priedušiek, uvoľnenie svalov čreva, rozšírené zreničky. Tieto javy sú možné v dôsledku uvoľňovania hormónov v periférnych nervových zakončeniach, z ktorých idú potrebné impulzy do orgánov a tkanív.

O rôzne choroby je potrebná blokáda adrenergných impulzov na elimináciu účinkov adrenalínu a norepinefrínu. Na tento účel sa používajú adrenoblokátory, ktorých mechanizmom účinku je blokáda adrenoreceptorov, proteínových molekúl na adrenalín a norepinefrín, pričom nie je narušená tvorba a uvoľňovanie samotných hormónov.
Klasifikácia adrenoblokujúcich látok
V cievnych stenách a srdci sa nachádzajú receptory alfa-1, alfa-2, beta-1 a beta-2. V závislosti od rozmanitosti inaktivovaných receptorov sa izolujú alfa- a beta-blokátory.
Alfa-blokátory zahŕňajú fentolamín, tropafén, pyrroxán a činidlá, ktoré inhibujú aktivitu beta receptorov, zahŕňajú anaprilín, labetalol, atenolol a ďalšie. Lieky prvej skupiny vypínajú iba tie účinky adrenalínu a noradrenalínu, ktoré sú sprostredkované alfa receptormi, druhá skupina beta-adrenergnými receptormi.
Pre zvýšenie účinnosti liečby a elimináciu niektorých nežiaducich účinkov boli vyvinuté selektívne adrenoblokátory, ktoré pôsobia striktne na určitý typ receptorov (α1,2, β1,2).

Skupiny adrenoblokátorov
- Alfa blokátory:
- a-1-blokátory - prazosín, doxazosín;
- a-2-blokátory - yohimbín;
- α-1,2-blokátory - fentolamín, pyrroxán, nicergolín.
- Betablokátory:
- kardioselektívne (β-1) blokátory - atenolol, bisoprolol;
- neselektívne β-1,2-blokátory - propranolol, sotalol, timolol.
- Blokátory alfa aj beta adrenoreceptorov - labetalol, karvedilol.
Alfa blokátory
Alfa-adrenergné blokátory (alfa-blokátory), ktoré blokujú rôzne typy alfa-receptorov, pôsobia rovnakým spôsobom, pričom realizujú rovnaké farmakologické účinky a rozdiel v ich použití spočíva v počte nežiaducich reakcií, ktoré z pochopiteľných dôvodov sú viac v alfa 1,2 blokátoroch, pretože sú nasmerované naraz na všetky adrenalínové receptory.
Lieky v tejto skupine prispievajú k rozšíreniu lúmenu krvných ciev,čo je obzvlášť nápadné na koži, slizniciach, črevnej stene, obličkách. S nárastom kapacity periférneho krvného obehu klesá odpor cievnych stien a systémový arteriálny tlak, takže mikrocirkulácia a prietok krvi na periférii obehového systému je značne uľahčený.

Prispieva k tomu zníženie venózneho návratu v dôsledku rozšírenia a uvoľnenia „periférie“. zníženie zaťaženia srdca, vďaka čomu sa jeho práca zjednoduší a stav orgánu sa zlepší. Alfa-blokátory pomáhajú znižovať stupeň tým, že uľahčujú prácu orgánu, nespôsobujú tachykardiu, ktorá sa často vyskytuje pri použití čísla.
Okrem vazodilatačného a hypotenzívneho účinku, alfa-blokátory v lepšia strana zmeniť ukazovatele metabolizmu tukov, čo prispieva k zníženiu celkového množstva a zvýšeniu koncentrácie antiaterogénnych tukových frakcií, takže ich vymenovanie je možné pri obezite a dyslipoproteinémii rôzneho pôvodu.
Pri užívaní α-blokátorov sa mení aj metabolizmus sacharidov. Bunky sa stávajú citlivejšie na inzulín, takže cukor je lepšie a rýchlejšie absorbovaný, čo zabraňuje hyperglykémii a normalizuje indikátor. Tento účinok je pre pacientov veľmi dôležitý.
Špeciálnym rozsahom alfa-blokátorov je urologická patológia. Takže α-adrenergné blokátory sa aktívne používajú pri hyperplázii prostaty kvôli schopnosti eliminovať niektoré z jej symptómov (nočné močenie, čiastočné vyprázdňovanie močového mechúra, pocit pálenia v močovej rúre).
Alfa-2-blokátory majú slabý účinok na cievne steny a srdce, takže nie sú populárne v kardiológii, avšak v priebehu klinických skúšok bol zaznamenaný výrazný účinok na oblasť genitálií. Táto skutočnosť sa stala dôvodom ich vymenovania za sexuálnu dysfunkciu u mužov.
Indikácie pre použitie alfa-AB sú:
- Poruchy periférneho prietoku krvi - akrocyanóza, diabetická mikroangiopatia);
- feochromocytóm;
- Trofické lézie mäkkých tkanív končatín, najmä s aterosklerózou, omrzlinami, preležaninami;
- Dôsledky prenesenej, vaskulárnej demencie;
- BPH;
- Anestézia a chirurgické operácie- na prevenciu hypertenzných kríz.

Prazosín, doxazosín aktívne používané pri liečbe hypertenzie, tamsulozín, terazosínúčinný pri hyperplázii prostaty. Pyrroxan má upokojujúci účinok, zlepšuje spánok, zmierňuje svrbenie, keď alergická dermatitída. Navyše vďaka schopnosti inhibovať aktivitu vestibulárny aparát pirroxane možno predpísať pri morskej a vzdušnej chorobe. V narkologickej praxi sa používa na zmiernenie prejavov abstinenčného syndrómu morfínu a odvykania od alkoholu.
Nicergoline používajú neurológovia pri liečbe mozgu, je indikovaný pri akútnych a chronických poruchách prekrvenia mozgu, prechodných ischemických záchvatoch, možno ho predpísať pri úrazoch hlavy, na prevenciu záchvatov migrény. Má výborný vazodilatačný účinok, zlepšuje prekrvenie končatín, preto sa využíva pri patológii periférneho lôžka (Raynaudova choroba, ateroskleróza, cukrovka a pod.).
Beta blokátory
Beta-blokátory (beta-blokátory), používané v medicíne, sú zamerané buď na oba typy beta receptorov (1,2), alebo na beta-1. Prvý sa nazýva neselektívny, druhý - selektívny. Selektívne beta-2-AB sa nepoužívajú na terapeutické účely, pretože nemajú významné farmakologické účinky, ostatné sú rozšírené.

základné pôsobenie beta-blokátorov
Beta-blokátory majú široké spektrum účinkov spojených s inaktiváciou beta-receptorov v cievach a srdci. Niektoré z nich sú schopné nielen blokovať, ale do určitej miery aj aktivovať receptorové molekuly – takzvanú vnútornú symatomimetickú aktivitu. Táto vlastnosť je zaznamenaná pre neselektívne lieky, zatiaľ čo selektívne beta-1-blokátory sú jej zbavené.
Beta-blokátory sú široko používané pri liečbe chorôb kardiovaskulárneho systému - , . Znižujú srdcovú frekvenciu, znižujú tlak a majú analgetický účinok. Útlm centrálneho nervového systému niektorými liekmi je spojený so znížením koncentrácie, čo je dôležité pre vodičov vozidiel a ľudí vykonávajúcich namáhavú fyzickú a duševnú prácu. Zároveň sa tento efekt dá využiť pri úzkostných poruchách.
Neselektívne betablokátory
Fondy neselektívne opatrenie prispievajú k zníženiu srdcovej frekvencie, trochu znižujú celkový vaskulárny periférny odpor a majú hypotenzný účinok. Znižuje sa kontraktilná aktivita myokardu, čím sa znižuje aj množstvo kyslíka potrebného na prácu srdca, čo znamená, že sa zvyšuje odolnosť voči hypoxii (napr.
Znížením cievneho tonusu, znížením uvoľňovania renínu do krvného obehu sa dosiahne hypotenzný účinok beta-AB pri hypertenzii. Majú antihypoxický a antitrombotický účinok, znižujú aktivitu excitačných centier v prevodovom systéme srdca, zabraňujú arytmiám.
Betablokátory tonizujú hladké svalstvo priedušiek, maternice, tráviaceho traktu a zároveň uvoľňujú zvierač močového mechúra.
Účinky umožňujú betablokátorom znížiť pravdepodobnosť výskytu a náhlej koronárnej smrti podľa niektorých správ o polovicu. Pacienti s ischémiou srdca počas užívania poznamenávajú, že záchvaty bolesti sa stávajú zriedkavejšie, zvyšuje sa odolnosť voči fyzickému a duševnému stresu. U hypertonikov sa pri užívaní neselektívnych betablokátorov znižuje riziko ischémie myokardu.
Schopnosť zvýšiť tonus myometria umožňuje použitie tejto skupiny liekov v pôrodníckej praxi na prevenciu a liečbu atonického krvácania počas pôrodu, straty krvi počas operácií.
Selektívne beta-blokátory

umiestnenie β-adrenergných receptorov
Selektívne betablokátory pôsobia predovšetkým na srdce. Ich vplyv je:
- Zníženie srdcovej frekvencie;
- Znížená aktivita sínusového uzla, ciest a myokardu, vďaka čomu sa dosiahne antiarytmický účinok;
- Zníženie kyslíka potrebného pre myokard - antihypoxický účinok;
- Znížený systémový tlak;
- Obmedzenie zamerania nekrózy pri srdcovom infarkte.
S vymenovaním beta-blokátorov sa zníži zaťaženie srdcového svalu a objem krvi vstupujúcej do aorty z ľavej komory v čase systoly. U pacientov užívajúcich selektívne lieky sa znižuje riziko tachykardie pri zmene polohy v ľahu na chrbte do vertikálnej polohy.
Klinickým účinkom kardioselektívnych beta-blokátorov je zníženie frekvencie a závažnosti záchvatov angíny pectoris, zvýšená odolnosť voči fyzickému a psycho-emocionálnemu stresu. Okrem zlepšenia kvality života znižujú úmrtnosť na srdcové choroby, pravdepodobnosť hypoglykémie pri cukrovke a bronchospazmus u astmatikov.
Zoznam selektívnych beta-AB obsahuje mnoho názvov vrátane atenololu, acebutololu, bisoprololu, metoprololu (egilok), nebivololu. Medzi neselektívne blokátory adrenergnej aktivity patria nadolol, pindolol (visken), propranolol (anaprilín, obzidan), timolol (očné kvapky).
Indikácie pre vymenovanie beta-blokátorov sú:
- Zvýšený systémový a vnútroočný (glaukóm) tlak;
- Ischemická choroba srdca (angína pectoris, infarkt myokardu);
- Prevencia migrény;
- Feochromocytóm, tyreotoxikóza.

Betablokátory sú závažnou skupinou liekov, ktoré môže predpisovať iba lekár, no aj v tomto prípade sú možné nežiaduce reakcie. Pacienti môžu pociťovať bolesti hlavy a závraty, sťažujú sa zlý sen, slabosť, znížené emocionálne pozadie. Vedľajším účinkom môže byť hypotenzia, spomalenie srdcovej frekvencie alebo jej porušenie, alergické reakcie, dýchavičnosť.
Neselektívne betablokátory majú medzi vedľajšími účinkami riziko zástavy srdca, poruchy zraku, mdloby, príznaky respiračného zlyhania. Očné kvapky môže spôsobiť podráždenie sliznice, pocit pálenia, slzenie, zápalové procesy v tkanivách oka. Všetky tieto príznaky vyžadujú konzultáciu s odborníkom.
Pri predpisovaní betablokátorov bude lekár vždy brať do úvahy prítomnosť kontraindikácií, ktorých je pri selektívnych liekoch viac. Látky, ktoré blokujú adrenoreceptory, nie je možné predpisovať pacientom s patológiou vedenia v srdci vo forme blokád, bradykardie, sú zakázané v prípade kardiogénneho šoku, individuálnej precitlivenosti na zložky lieku, akútneho alebo chronického dekompenzovaného srdcového zlyhania, bronchiálnej astmy .
Selektívne beta-blokátory nie sú predpísané tehotným ženám a dojčiacim matkám, ako aj pacientom s patológiou distálneho prietoku krvi.
Použitie alfa-beta-blokátorov
Lieky zo skupiny α,β-blokátorov pomáhajú znižovať systémový a vnútroočný tlak, zlepšujú metabolizmus tukov (znižujú koncentráciu cholesterolu a jeho derivátov, zvyšujú podiel antiaterogénnych lipoproteínov v krvnej plazme). Rozširovanie ciev, znižovanie tlaku a záťaže myokardu, neovplyvňujú prietok krvi v obličkách a celkový periférny cievny odpor.
Lieky pôsobiace na dva typy adrenalínových receptorov zvyšujú kontraktilitu myokardu, vďaka čomu ľavá komora v okamihu jej kontrakcie úplne vytlačí celý objem krvi do aorty. Tento efekt je dôležitý, keď je srdce zväčšené, jeho dutiny sa rozširujú, čo sa často stáva pri zlyhaní srdca, srdcových chybách.
Pri podávaní pacientom so srdcovým zlyhaním zlepšujú α,β-blokátory funkciu srdca, čím sa pacienti stávajú odolnejšími voči fyzickému a emocionálnemu stresu, zabraňujú tachykardii a záchvatom angíny pectoris s bolesťou v srdci sa stávajú zriedkavejšie.

α,β-blokátory, ktoré majú pozitívny vplyv predovšetkým na srdcový sval, znižujú mortalitu a riziko komplikácií u akútny infarkt myokard, dilatačná kardiomyopatia. Dôvody ich vymenovania sú:
- Hypertenzia, a to aj v čase krízy;
- Kongestívne srdcové zlyhanie - v kombinácii s inými skupinami liekov podľa schémy;
- Chronická ischémia srdca vo forme stabilnej anginy pectoris;
- Niektoré typy porúch srdcového rytmu;
- Zvýšený vnútroočný tlak – aplikuje sa lokálne po kvapkách.
Pri užívaní tejto skupiny liekov sú možné vedľajšie účinky, ktoré odrážajú účinok lieku na oba typy receptorov - alfa aj beta:
- závraty a bolesť hlavy spojené s poklesom krvného tlaku sú možné mdloby;
- Slabosť, pocit únavy;
- Zníženie frekvencie kontrakcií srdca, zhoršenie vedenia vzruchov myokardom až po blokády;
- Depresívne stavy;
- Zmeny v krvnom obraze - pokles leukocytov a krvných doštičiek, ktorý je plný krvácania;
- Edém a prírastok hmotnosti;
- Dýchavičnosť a bronchospazmus;
- Alergické reakcie.
Toto je neúplný zoznam možných účinkov, o ktorých si pacient môže prečítať všetky informácie v návode na použitie konkrétneho lieku. Neprepadajte panike, ak nájdete taký pôsobivý zoznam možných nežiaducich reakcií, pretože frekvencia ich výskytu je nízka a liečba je zvyčajne dobre tolerovaná. Ak existujú kontraindikácie pre špecifické látky, lekár si bude môcť vybrať iný liek s rovnakým mechanizmom účinku, ale bezpečný pre pacienta.
Alfa-beta-blokátory sa môžu použiť ako kvapky na liečbu zvýšeného vnútroočného tlaku (glaukóm). Pravdepodobnosť systémového účinku je malá, ale napriek tomu stojí za to mať na pamäti niektoré možné prejavy liečby: hypotenzia a spomalenie srdcového tepu, bronchospazmus, dýchavičnosť, palpitácie a slabosť, nevoľnosť, alergické reakcie. Keď sa objavia tieto príznaky, je naliehavé ísť k oftalmológovi, aby upravil terapiu.
Ako každá iná skupina liekov, α,β-blokátory majú kontraindikácie na použitie, ktoré sú známe terapeutom, kardiológom a iným lekárom, ktorí ich používajú vo svojej praxi.
Tieto lieky by sa nemali predpisovať pacientom s poruchou vedenia impulzov v srdci.(sinoatriálna blokáda, AV blok 2-3 stupeň, sínusová bradykardia s pulzovou frekvenciou nižšou ako 50 za minútu), pretože budú ďalej zhoršovať ochorenie. Vzhľadom na účinok znižovania tlaku sa tieto lieky nepoužívajú u hypotenzných pacientov, s kardiogénnym šokom, dekompenzovaným srdcovým zlyhaním.
Individuálna intolerancia, alergie, ťažké poškodenie pečene, ochorenia s bronchiálnou obštrukciou (astma, obštrukčná bronchitída) sú tiež prekážkou použitia adrenoblokátorov.
Alfa-beta-blokátory nie sú predpísané pre budúce matky a dojčiace ženy kvôli možnému negatívnemu účinku na plod a telo dojčaťa.
Zoznam liekov s beta-adrenergným blokujúcim účinkom je veľmi široký, užíva ich veľký počet pacientov s kardiovaskulárnou patológiou na celom svete. S vysokou účinnosťou sú zvyčajne dobre tolerované, zriedkavo spôsobujú nežiaduce reakcie a môžu sa predpisovať dlhodobo.
Ako každý iný liek, ani betablokátor nemožno užívať samostatne bez dohľadu lekára, aj keď to pomôže znížiť tlak alebo odstrániť tachykardiu u blízkeho príbuzného alebo suseda. Pred použitím takýchto liekov je potrebné dôkladné vyšetrenie na stanovenie presnej diagnózy, aby sa vylúčilo riziko nežiaducich reakcií a komplikácií, ako aj konzultácia s terapeutom, kardiológom, oftalmológom.



