Kanan at kaliwang hepatic ducts, na umaalis sa parehong lobe ng atay, ay bumubuo sa karaniwang hepatic duct. Ang lapad ng hepatic duct ay mula 0.4 hanggang 1 cm at nasa average na mga 0.5 cm. Ang haba ng bile duct ay humigit-kumulang 2.5-3.5 cm. Ang karaniwang hepatic duct, na kumukonekta sa cystic duct, ay bumubuo sa karaniwang bile duct. Ang haba ng karaniwang bile duct ay 6-8 cm, lapad ay 0.5-1 cm.
Apat na mga seksyon ang nakikilala sa karaniwang duct ng apdo: supraduodenal, na matatagpuan sa itaas ng duodenum, retroduodenal, na dumadaan sa likod ng itaas na pahalang na sangay ng duodenum, retropancreatic (sa likod ng ulo ng pancreas) at intramural, na matatagpuan sa dingding ng vertical na sangay ng ang duodenum (Larawan 153). Ang distal na bahagi ng karaniwang bile duct ay bumubuo ng isang malaking duodenal papilla (vater papilla), na matatagpuan sa submucosal layer ng duodenum. Ang pangunahing duodenal papilla ay may isang autonomous muscular system na binubuo ng longitudinal, circular at oblique fibers - ang sphincter ng Oddi, na independiyente sa mga kalamnan ng duodenum. Ang pancreatic duct ay lumalapit sa major duodenal papilla, na bumubuo, kasama ang terminal section ng common bile duct, ang ampulla ng duodenal papilla. Ang iba't ibang mga opsyon para sa relasyon ng apdo at pancreatic ducts ay dapat palaging isaalang-alang kapag nagsasagawa ng operasyon sa pangunahing duodenal papilla.

kanin. 153. Ang istraktura ng mga duct ng apdo (scheme).
1 - kaliwang hepatic duct; 2 - kanang hepatic duct; 3 - karaniwang hepatic duct; 4 - gallbladder; 5 - cystic duct; b _ karaniwang bile duct; 7 - duodenum; 8 - accessory pancreatic duct (santorini duct); 9 - malaking papilla ng duodenum; 10 - pancreatic duct (virsung duct).
Ang gallbladder ay matatagpuan sa ibabang ibabaw ng atay sa isang maliit na depresyon. Karamihan sa ibabaw nito ay sakop ng peritoneum, maliban sa lugar na katabi ng atay. Ang kapasidad ng gallbladder ay mga 50-70 ml. Ang hugis at sukat ng gallbladder ay maaaring sumailalim sa mga pagbabago na may nagpapasiklab at cicatricial na mga pagbabago. Ilaan ang ilalim, katawan at leeg ng gallbladder, na pumapasok sa cystic duct. Kadalasan, ang isang bay-like protrusion ay nabubuo sa leeg ng gallbladder - ang bulsa ni Hartmann. Ang cystic duct ay madalas na dumadaloy sa kanang kalahating bilog ng karaniwang bile duct sa isang matinding anggulo. Iba pang mga opsyon para sa pagpupulong ng cystic duct: sa kanang hepatic duct, sa kaliwang kalahating bilog ng common hepatic duct, mataas at mababang confluence ng duct, kapag ang cystic duct ay sumasama sa common hepatic duct sa mahabang distansya. Ang dingding ng gallbladder ay binubuo ng tatlong lamad: mucous, muscular at fibrous. Ang mauhog lamad ng pantog ay bumubuo ng maraming fold. Sa rehiyon ng leeg ng pantog at ang unang bahagi ng cystic duct, ang mga ito ay tinatawag na Heister valves, na, kasama ng mga bundle ng makinis na fibers ng kalamnan, ay bumubuo ng sphincter ng Lutkens sa mas malayong mga seksyon ng cystic duct. Ang mauhog lamad ay bumubuo ng maraming protrusions na matatagpuan sa pagitan ng mga bundle ng kalamnan - ang Rokitansky-Ashoff sinuses. Sa fibrous membrane, mas madalas sa rehiyon ng bladder bed, may mga aberrant hepatic tubules na hindi nakikipag-ugnayan sa lumen ng gallbladder. Ang mga crypts at aberrant tubules ay maaaring maging isang lugar ng pagpapanatili ng microflora, na nagiging sanhi ng pamamaga ng buong kapal ng pader ng gallbladder.
Supply ng dugo sa gallbladder Ito ay isinasagawa sa pamamagitan ng cystic artery, papunta dito mula sa gilid ng leeg ng gallbladder na may isa o dalawang trunks mula sa sarili nitong hepatic artery o sa kanang sangay nito. Ang iba pang mga opsyon para sa pinagmulan ng cystic artery ay kilala rin.
Lymph drainage nangyayari sa Ang mga lymph node gate ng atay at ang lymphatic system ng atay mismo.
Innervation ng gallbladder isinasagawa mula sa hepatic plexus, na nabuo ng mga sanga ng celiac plexus, kaliwa vagus nerve at kanang phrenic nerve.
Ang apdo na ginawa sa atay at pumapasok sa extrahepatic bile ducts ay binubuo ng tubig (97%), bile salts (1-2%), pigment, cholesterol at fatty acids (mga 1%). Ang average na rate ng daloy ng pagtatago ng apdo ng atay ay 40 ml/.min. Sa panahon ng interdigestive, ang sphincter ng Oddi ay nasa isang estado ng pag-urong. Kapag ang isang tiyak na antas ng presyon sa karaniwang bile duct ay naabot, ang sphincter ng Lütkens ay bubukas, at ang apdo mula sa mga hepatic duct ay pumapasok sa gallbladder. AT apdo Ang konsentrasyon ng apdo ay nangyayari dahil sa pagsipsip ng tubig at electrolytes. Kasabay nito, ang konsentrasyon ng mga pangunahing bahagi ng apdo (mga acid ng apdo, pigment, kolesterol, calcium) ay tumataas ng 5-10 beses mula sa kanilang paunang nilalaman sa hepatic apdo. Pagkain, acidic gastric juice, taba, pagkuha sa mauhog lamad ng duodenum, sanhi ng release ng bituka hormones sa dugo - cholecystokinin, secretin, na nagiging sanhi ng pag-urong ng gallbladder at sabay-sabay na relaxation ng sphincter ng Oddi. Kapag umalis ang pagkain duodenum at ang mga nilalaman ng duodenum ay muling nagiging alkalina, ang paglabas ng mga hormone sa dugo ay humihinto, ang sphincter ng Oddi ay nagkontrata, na pumipigil sa karagdagang daloy ng apdo sa bituka. Mga 1 litro ng apdo ang pumapasok sa bituka bawat araw.
Mga sakit sa kirurhiko. Kuzin M.I., Shkrob O.S. at iba pa, 1986
Ang mga selula ng atay ay gumagawa ng hanggang 1 litro ng apdo bawat araw, na pumapasok sa bituka. Ang hepatic bile ay isang dilaw na likido, ang cystic bile ay mas malapot, madilim na kayumanggi ang kulay na may maberde na tint. Ang apdo ay patuloy na ginagawa, at ang pagpasok nito sa bituka ay nauugnay sa paggamit ng pagkain. Ang apdo ay binubuo ng tubig mga acid ng apdo(glycocholic, taurocholic) at mga pigment ng apdo (bilirubin, biliverdin), kolesterol, lecithin, mucin at mga inorganic na compound (phosphorus, potassium at calcium salts, atbp.). Ang halaga ng apdo sa panunaw ay napakalaki. Una sa lahat, ang apdo, na nanggagalit sa mga nerve receptors ng mucous membrane, ay nagiging sanhi ng peristalsis, pinapanatili ang taba sa isang emulsified na estado, na nagpapataas ng larangan ng impluwensya ng lipase enzyme. Sa ilalim ng impluwensya ng apdo, ang aktibidad ng lipase at proteolytic enzymes ay tumataas. Ang apdo ay neutralisahin ang hydrochloric acid na nagmumula sa tiyan, sa gayon ay pinapanatili ang aktibidad ng trypsin, at pinipigilan ang pagkilos ng pepsin gastric juice. Ang apdo ay mayroon ding mga katangian ng bactericidal.
Ang biliary system ng atay ay dapat magsama ng bile capillaries, septal at interlobular bile ducts, kanan at kaliwang hepatic, common hepatic, cystic, common bile ducts at gallbladder.
Ang mga capillary ng apdo ay may diameter na 1-2 microns, ang kanilang mga puwang ay limitado ng mga selula ng atay (Larawan 269). Kaya, ang hepatic cell ay nakaharap sa capillary ng dugo na may isang eroplano, at ang iba ay nililimitahan ang capillary ng apdo. Ang mga capillary ng apdo ay matatagpuan sa mga beam sa lalim ng 2/3 ng radius ng lobule. Mula sa mga capillary ng apdo, ang apdo ay pumapasok sa periphery ng lobule patungo sa nakapalibot na septal bile ducts, na sumasama sa interlobular bile ducts (ductuli interlobulares). Nagsasama sila sa kanan (1 cm ang haba) at kaliwa (2 cm ang haba) na hepatic ducts (ductuli hepatici dexter et sinister), at ang huli ay nagsasama sa karaniwang hepatic duct (2-3 cm ang haba) (ductus hepaticus communis) (Fig . 270) . Umalis ito sa gate ng atay at kumokonekta sa cystic duct (ductus cysticus) na 3-4 cm ang haba.Mula sa junction ng common hepatic at cystic ducts, nagsisimula ang common bile duct (ductus choledochus) na 5-8 cm ang haba, dumadaloy. sa duodenum. Sa bibig nito ay may sphincter na kumokontrol sa daloy ng apdo mula sa atay at gallbladder.
269. Scheme ng istraktura ng mga capillary ng apdo.
1 - selula ng atay; 2 - mga capillary ng apdo; 3 - sinusoids; 4 - interlobular bile duct; 5 - interlobular vein; 6 - interlobular artery.

270. Gall bladder at bukas na mga duct ng apdo (ayon sa R. D. Sinelnikov).
1 - ductus cysticus;
2 - ductus hepaticus communis;
3 - ductus choledochus;
4 - ductus pancreaticus;
5 - ampulla hepatopancreatica;
6 - duodenum;
7 - fundus vesicae fellae;
8 - plicae tunicae mucosae vesicae fellae;
9 - plica spiralis;
10 - collum vesisae fellae.
Ang lahat ng mga duct ay may magkaparehong istraktura. Ang mga ito ay may linya na may cuboidal epithelium, habang ang mga malalaking duct ay may linya na may columnar epithelium. Sa malalaking ducts, ang connective tissue layer ay mas mahusay ding ipinahayag. Halos walang mga elemento ng kalamnan sa mga duct ng apdo, tanging sa cystic at karaniwang mga duct ng apdo ay may mga sphincter.
Ang gallbladder (vesica fellea) ay may hugis ng isang pinahabang bag na may dami na 40-60 ml. Sa gallbladder mayroong isang konsentrasyon ng apdo (6-10 beses) dahil sa pagsipsip ng tubig. Ang gallbladder ay matatagpuan sa harap ng kanang longitudinal sulcus ng atay. Ang pader nito ay binubuo ng mucous, muscular at connective tissue membranes. Bahagi ng pader na nakaharap lukab ng tiyan natatakpan ng peritoneum. Sa pantog, ang ilalim, katawan at leeg ay nakikilala. Ang leeg ng pantog ay nakaharap sa mga pintuan ng atay at, kasama ang cystic duct, ay matatagpuan sa lig. hepatoduodenale.
Topograpiya ng pantog at karaniwang bile duct. Ang ilalim ng gallbladder ay nakikipag-ugnayan sa parietal peritoneum, na naka-project sa anggulo na nabuo ng costal arch at ang panlabas na gilid ng rectus abdominis na kalamnan o sa intersection sa costal arch ng linya na nagkokonekta sa tuktok ng axillary fossa na may ang pusod. Ang bula ay nakikipag-ugnayan sa transverse colon, ang pyloric na bahagi ng tiyan at ang itaas na duodenum.
Ang karaniwang bile duct ay nasa gilid ng lig. hepatoduodenale, kung saan madali itong ma-palpate sa isang bangkay o sa panahon ng operasyon. Pagkatapos ang duct ay dumadaan sa likod ng itaas na bahagi ng duodenum, na matatagpuan sa kanan ng portal vein o 3-4 cm mula sa pyloric sphincter, na tumagos sa kapal ng pancreatic head; ang dulong bahagi nito ay binubutas ang panloob na dingding ng pababang bahagi ng duodenum. Sa bahaging ito ng dingding ng bituka, nabuo ang sphincter ng karaniwang bile duct (m. sphincter ductus choledochi).
Mekanismo ng pagtatago ng apdo. Dahil ang apdo ay patuloy na ginawa sa atay, sa panahon sa pagitan ng panunaw, ang sphincter ng karaniwang bile duct ay nabawasan at ang apdo ay pumapasok sa gallbladder, kung saan ito ay puro sa pamamagitan ng pagsipsip ng tubig. Sa panahon ng panunaw, ang pader ng gallbladder ay kumukontra at ang sphincter ng karaniwang bile duct ay nakakarelaks. Ang puro apdo ng pantog ay hinahalo sa likidong hepatic bile at dumadaloy sa bituka.
6260 0
Maikling anatomya ng biliary tract
Ang bawat selula ng atay ay kasangkot sa pagbuo ng ilang mga duct ng apdo. Sa paligid ng hepatic lobule, ang mga duct ng apdo ay sumanib sa mga duct ng apdo nang maayos, na natatakpan ng cuboidal epithelium - intralobular.Pupunta sa interlobular connective tissue, pumasa sila sa interlobular tubules. Dagdag pa, ang mga interlobular duct, na nagsasama, ay bumubuo ng mga interlobular duct ng una at pangalawang order, na may linya na may prismatic epithelium,
Sa mga dingding ng mga duct, lumilitaw ang alveolar-tubular mucous glands, isang connective tissue membrane, at nababanat na mga hibla. Ang mga interlobular duct ay bumubuo ng malalaking intrahepatic duct na bumubuo sa kanan at kaliwang hepatic duct. Ang huli, nagsasama, ay bumubuo sa karaniwang hepatic duct, na mayroong Mirizzi sphincter. Matapos ang koneksyon ng karaniwang hepatic duct at cystic duct, ang karaniwang bile duct (choledochus) ay nagsisimula, na isang direktang pagpapatuloy ng karaniwang hepatic duct. Ang lapad ng mga duct ay nag-iiba: karaniwang apdo mula 2 hanggang 10 mm, hepatic mula 0.4 hanggang 1.6 mm, cystic - mula 1.5 hanggang 3.2 mm. Dapat tandaan na ang diameter ng mga duct ng apdo ay maaaring mag-iba kapag tinutukoy ng iba't ibang mga pamamaraan.
Kaya, ang diameter ng karaniwang bile duct, sinusukat sa intraoperatively, ay umaabot sa 5-15 mm, na may ERCP hanggang 10 mm, na may ultrasound - 2-7 mm.
Sa karaniwang bile duct, ang haba nito ay 5-7 cm, mayroong mga supraduodenal, retroduodenal, retropancreatic, intrapancreatic at intramural na mga seksyon. Ang choledoch ay dumadaan sa pagitan ng mga sheet ng mas mababang omentum anterior sa portal vein at sa kanan ng hepatic artery, at, tulad ng nabanggit kanina, sa karamihan ng mga kaso ay sumasama sa pancreatic duct sa kapal ng posterior wall ng duodenum, na nagbubukas sa lumen nito sa longitudinal fold ng mucous membrane na may major papilla ng duodenum. Ang mga variant ng koneksyon ng karaniwang bile duct at GLP sa rehiyon ng Vater nipple ay ipinapakita sa fig. 1-6.
kanin. 1-6. Mga opsyon para sa pagsasanib ng intrapancreatic common apdo at pangunahing pancreatic ducts
Ang gallbladder ay hugis peras, katabi ng ibabang ibabaw ng atay. Ito ay palaging matatagpuan sa itaas ng transverse colon, katabi ng bombilya ng duodenum at matatagpuan sa harap ng kanang bato (ang projection ng duodenum ay nagsasapawan ng anino nito).
Ang kapasidad ng gallbladder ay humigit-kumulang 50-100 ml, ngunit sa hypotension o atony ng karaniwang bile duct, pagbara ng isang bato o compression ng isang tumor, ang gallbladder ay maaaring makabuluhang tumaas ang laki. Ang gallbladder ay may fundus, isang katawan, at isang leeg, na, unti-unting lumiliit, ay pumapasok sa cystic duct. Sa kantong ng leeg ng gallbladder na may cystic duct, ang makinis na mga hibla ng kalamnan ay bumubuo sa sphincter ng Mirizzi.
Ang saccular dilation ng leeg ng gallbladder, kadalasang nagsisilbing site para sa pagbuo ng calculi, ay tinatawag na Hartman's pouch. Sa unang bahagi ng cystic duct, ang mucosa nito ay bumubuo ng 3-5 transverse folds (Valves o Heister valves). Ang pinakamalawak na bahagi ng gallbladder ay ang ilalim nito, na nakaharap sa harap: ito ang maaaring palpated kapag sinusuri ang tiyan.
Ang dingding ng gallbladder ay binubuo ng isang network ng mga kalamnan at nababanat na mga hibla na may mga hindi malinaw na nakikilalang mga layer. Ang mga fibers ng kalamnan ng leeg at ibaba ng gallbladder ay lalong mahusay na binuo. Ang mauhog lamad ay bumubuo ng maraming maselan na fold. Walang mga glandula sa loob nito, ngunit may mga recesses na tumagos sa layer ng kalamnan. Walang submucosa at sariling mga hibla ng kalamnan sa mauhog lamad.
Maikling anatomya ng duodenum
Ang duodenum (intestinum duodenak, duodenum) ay matatagpuan mismo sa likod ng pylorus, na kumakatawan sa pagpapatuloy nito. Ang haba nito ay karaniwang mga 25-30 cm ("12 daliri"), ang diameter ay humigit-kumulang 5 cm sa paunang seksyon at 2 cm sa distal, at ang volume ay nag-iiba sa loob ng 200 ml.Ang duodenum ay bahagyang naayos sa mga nakapalibot na organo, walang mesentery at hindi ganap na sakop ng peritoneum, pangunahin sa harap, aktwal na matatagpuan retroperitoneally. Ang posterior surface ng duodenum ay mahigpit na konektado sa pamamagitan ng fiber na may posterior na dingding ng tiyan.
Ang laki at hugis ng duodenum ay napaka-variable; maraming variant ng anatomy ng organ na ito ang inilarawan. Ang anyo ng duodenum ay karaniwang nakasalalay sa kasarian, edad, mga tampok na konstitusyonal, mga tampok ng pisikal na pag-unlad, timbang ng katawan, ang estado ng mga kalamnan ng tiyan, at ang antas ng pagpuno ng tiyan. Ito ang dahilan ng pagkakaroon ng maraming klasipikasyon ng anyo nito. Kadalasan (sa 60% ng mga kaso), ang duodenum ay may hugis ng horseshoe, baluktot sa paligid ng ulo ng pancreas (Larawan 1-7). Gayunpaman, mayroong iba pang mga anyo ng duodenum: hugis-singsing, nakatiklop, angular at halo-halong mga anyo, sa anyo ng mga matarik na hubog na mga loop na matatagpuan patayo o harap, atbp.

kanin. 1-7. Duodenum, normal na anatomya
Mula sa itaas at sa harap, ang duodenum ay nakikipag-ugnayan sa kanang lobe ng atay at gallbladder, kung minsan sa kaliwang lobe ng atay. Sa harap, ang duodenum ay sakop ng transverse colon at ang mesentery nito. Sa harap at ibaba ito ay sarado sa pamamagitan ng mga loop ng maliit na bituka. Sa kaliwa sa loop nito ay namamalagi ang ulo ng pancreas, at sa uka sa pagitan ng pababang bahagi ng bituka at ulo ng pancreas ay may mga sisidlan na nagpapakain sa mga kalapit na organo. Sa kanan, ang duodenum ay katabi ng hepatic flexure ng malaking bituka, at sa likod ng itaas na pahalang na bahagi nito ay katabi ng funnel vein.
Maev I.V., Kucheryavy Yu.A.
Anatomy biliary tract kabilang ang anatomy ng bile ducts (intrahepatic at extrahepatic), anatomy ng gallbladder.
Mga anino mula sa gallstones;
Mga peklat sa anterior na dingding ng tiyan;
Kakulangan ng karanasan ng isang espesyalista, atbp.
Sa kabila ng ilang mga paghihirap ng isang subjective at layunin na kalikasan, ang echography sa karamihan ng mga kaso ay nagbibigay ng mabilis at mahalagang impormasyon tungkol sa pamantayan at patolohiya ng extrahepatic bile ducts at ang paraan ng pagpili.
Patolohiya
Mga malformation
Atresia ng mga duct ng apdo
Malubhang patolohiya, na bihira at nasuri sa panahon ng neonatal. Ang pangunahing sintomas na gumagawa ng doktor sa pag-aaral ng biliary tract ay jaundice, na nagpapakita ng sarili sa isang bata sa oras ng kapanganakan at mabilis na umuunlad. Ang atresia ng mga duct ng apdo ay maaaring magpakita mismo sa focally kapag ang mga duct ng isang bahagi ng atay ay apektado; sa echogram, ang mga bile duct ay ipinakita bilang manipis na echogenic, madalas na paikot-ikot, mga hibla. Kung mayroon lamang distal atresia, ang mga nakapatong na bahagi nito ay dilat at nakikita bilang anechoic tortuous tubes. Sa mga nagkakalat na sugat, kapag ang patolohiya ay sumasaklaw sa lahat ng intrahepatic na mga duct ng apdo, at kung minsan ay mga extrahepatic, maraming magkakaugnay na manipis na mga linya ng echogenic ay matatagpuan sa parenkayma ng atay.
Ang sonography sa patolohiya na ito ay lubos na nagbibigay-kaalaman, pinapayagan nitong matukoy ang antas ng hindi pag-unlad ng gallbladder at biliary tract, upang makilala ang pagkakaiba-iba mula sa physiological at hemolytic jaundice, septic disease, postpartum hepatitis at iba pang mga sakit ng bagong panganak, pati na rin upang pumili ng mga pasyente para sa invasive. pamamaraan ng pananaliksik.
 Anomalya sa pagbuo ng cystic duct
Anomalya sa pagbuo ng cystic duct
 Anomalya sa pagbuo ng cystic duct
Anomalya sa pagbuo ng cystic ductIto ay napakabihirang at tumutukoy sa iba't ibang uri ng koneksyon ng cystic duct sa hepatic ducts, ito rin ay mga bends, narrowings, expansions at karagdagang cystic ducts. Upang makilala ang patolohiya na ito, ang echography ay kaunti o halos hindi nagbibigay-kaalaman. Ang diagnosis ay isinasagawa sa pamamagitan ng mga invasive na pamamaraan. Ang partikular na interes para sa echography ay ang kawalan ng cystic duct.
 Walang cystic duct
Walang cystic duct
 Walang cystic duct
Walang cystic ductBihirang mangyari. Sa kasong ito, ang gallbladder ay madalas na may isang bilugan na hugis, sa halip na ang cystic duct, isang echogenic cord ang matatagpuan, at isang anechoic path ay matatagpuan sa dingding, na nauugnay sa karaniwang bile duct, ang paggana nito ay malinaw na nakikita kapag kumukuha. isang choleretic breakfast. Sa pagkakaroon ng calculi, madali silang pumasok sa karaniwang bile duct at, naipon, makabuluhang at paikot-ikot na palawakin ito, na humahantong sa obstructive jaundice.
Anomalya sa pag-unlad ng pangunahing mga duct ng apdo
May mga anomalya ng mga duct ng apdo, hypoplasia ng mga duct ng apdo, congenital perforation ng common bile duct at cystic dilatation ng bile ducts, na may kaunting epekto sa pagtatago ng apdo sa pagkabata at lumilitaw lamang sa mas matandang edad.
Ang sonographic na interes ay cystic dilatation lamang ng mga duct ng apdo. Kasama sa patolohiya na ito ang: cystic sabay-sabay na pagpapalawak ng parehong extra- at intrahepatic bile ducts (Caroli disease). Ito ay nagpapakita ng sarili sa anyo ng hindi pantay na focal o diffuse dilatation ng mga duct, na madaling masuri sa echographically, kahit na kung minsan ay maaaring malito sila sa mga metastases sa atay.
 Dapat pansinin na ang congenital dilatation ng ducts, lalo na sa mga adulto, ay mahirap ibahin mula doon dahil sa compression ng ducts ng cancerous tumor, pinalaki na lymph nodes, o pagbara ng bato. Sa mga kasong ito, halos palaging posible na mahanap ang sanhi, dahil naroroon ang obstructive jaundice.
Dapat pansinin na ang congenital dilatation ng ducts, lalo na sa mga adulto, ay mahirap ibahin mula doon dahil sa compression ng ducts ng cancerous tumor, pinalaki na lymph nodes, o pagbara ng bato. Sa mga kasong ito, halos palaging posible na mahanap ang sanhi, dahil naroroon ang obstructive jaundice.
Karaniwan ang anomalya na ito ay pinagsama sa mga fibrous na pagbabago sa atay, na siyang sanhi ng hepatomegaly at portal hypertension.
Mga karaniwang bile duct cyst
Maaari silang mapansin sa anyo ng pagpapalawak sa buong duct, lateral expansion ng karaniwang bile duct (congenital diverticulum), na nauugnay dito sa pamamagitan ng isang binti ng iba't ibang lapad (napansin namin ang patolohiya na ito sa 5 mga pasyente), at sa anyo ng choledochocele - pagluwang lamang ng intraduodenal na bahagi ng karaniwang bile duct, na matatagpuan bilang isang oval-elongated, hypoechoic, na may hindi pantay na contours formation na nauugnay sa dingding ng duodenum.
 mga bato ng bile duct
mga bato ng bile duct
 mga bato ng bile duct
mga bato ng bile ductAng isa sa mga pinaka-karaniwang pathologies ng intra- at extrahepatic ducts ay mga bato. Ang isyu ng echodiagnosis ng intrahepatic duct stones ay mahirap, dahil dahil sa kahirapan sa pagtukoy ng lokasyon at lalim ng lokasyon ng duct na may bato, ang mga pasyenteng ito ay bihirang sumailalim sa surgical treatment, marahil dahil ang klinika ay bihirang naroroon. Ang mga ito ay isang paghahanap ng isang echographer. Maaari silang maging napakahirap na makilala mula sa mga calcification ng parenkayma ng atay, na maaaring matatagpuan kahit saan. Ang tanging natatanging tampok na may isang bato na 10-15 mm ay isang echo-negative na landas at isang pinalawak na seksyon ng duct sa likod nito.


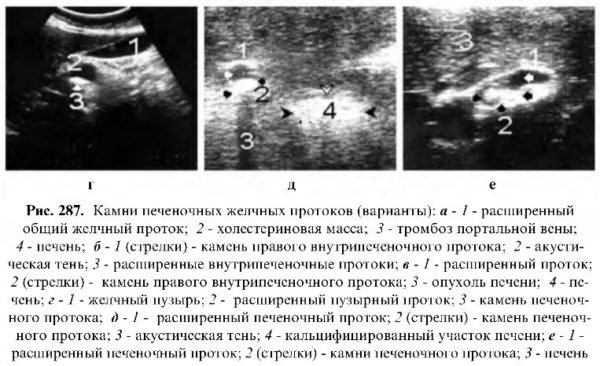
 Mga bato ng karaniwang hepatic bile ducts
Mga bato ng karaniwang hepatic bile ducts

 Mga bato ng karaniwang hepatic bile ducts
Mga bato ng karaniwang hepatic bile ductsAng mga bato ng karaniwang hepatic ducts ay mas madalas na matatagpuan malapit sa mga pintuan ng atay, iyon ay, sa punto ng paglipat sa karaniwang bile duct; kadalasan ang mga ito ay maliit sa laki (hanggang sa 0.5 - 0.7 cm), bilog o hugis-itlog, madalas na may mga contour, mataas na echogenic, ngunit bihirang mag-iwan ng acoustic shadow, hindi katulad ng malalaking calcifications ng liver parenchyma. Ang isang seksyon ng dilated duct (echo-negative path) ay matatagpuan malapit sa bato.
Sa kumpletong pagbara ng duct, ang proximal section nito at ang mga third-order na duct ng lobe na ito ay lumalawak nang malaki. Dapat tandaan na napakahirap matukoy kung aling lobe ng hepatic duct ang apektado. Ayon sa aming data, ang kaliwang karaniwang hepatic duct ay mas madalas na apektado.
Karaniwang mga bato sa bile duct
Sa karamihan ng mga kaso, ang mga bato ay pumapasok sa karaniwang bile duct mula sa gallbladder at bihirang (1-5%) ang direktang bumubuo sa duct.
Ang dalas ng mga sugat ay hanggang sa 20% ng kabuuang bilang ng mga pasyente na may cholelithiasis. Ang mga duct stone ay maaaring isa o maramihan, na may iba't ibang laki at hugis, ngunit mas madalas na bilugan, na may iba't ibang echogenicity at bihirang mag-iwan ng acoustic shadow. Ang duct ay maaaring distally o proximally dilated; na may bahagyang pagbara ng duct, lumilipas na sagabal ay sanhi, na may kumpletong pagbara - stable obstructive jaundice. Kapag nakaharang ang isang bato sa terminal section ng duct, nangyayari ang bile hypertension, na humahantong sa makabuluhang pagpapalawak ng extrahepatic at bahagyang intrahepatic ducts.
Sa mga kasong ito, maaaring pansamantalang mawala ang jaundice.
 Cholangitis
Cholangitis
 Cholangitis
CholangitisTalamak o talamak na pamamaga ng intra- at extrahepatic biliary tract.
Ang pangunahing sanhi ng paglitaw ay cholestasis na may choledocholithiasis at nahawaang apdo. Ang pamamaga ng mga duct ng apdo sa klinikal na kasanayan ay karaniwan, ngunit mahirap at bihirang masuri. Sa sonographically, na may cholangitis, ang mga duct ay hindi pantay na pinalawak na linearly, ang mga pader na may isang catarrhal form ay homogeneously thickened, mahina echogenic (edematous), na may purulent - hindi pantay na thickened, echogenic at dilat. Minsan sa kanilang lumen posible na mahanap ang mga nilalaman ng echogenic - purulent apdo. Sa form na ito, palaging mayroong isang tiyak na klinikal na larawan: isang pagtaas sa temperatura ng katawan sa fibril, panginginig, bigat at mapurol na pananakit sa kanang hypochondrium, pagduduwal, at posibleng pagsusuka.
May kaugnayan sa pinsala sa parenkayma ng atay at cholestasis, lumilitaw ang jaundice.
Sa pag-unlad, ang mga maliliit na abscess ay maaaring mabuo sa mga dingding ng mga duct ng apdo, at maraming mga abscess ng iba't ibang laki ay maaaring mabuo sa parenkayma ng atay.
Sa proseso ng epektibong paggamot, ang isang tao ay maaaring obserbahan ang pagpapaliit ng lumen ng mga ducts, ang pagnipis ng pader, ang pagkawala ng mga nilalaman mula sa lumen.
Pangunahing sclerosing cholangitis
Isang bihirang sakit na nailalarawan sa pamamagitan ng segmental o diffuse na pagpapaliit ng extra- at intrahepatic ducts, na humahantong sa malubhang cholestasis at cirrhosis ng atay. Sonographic na larawan: ang echogenicity ng mga duct o periportal zone ay makabuluhang nadagdagan, ang mga dingding ng karaniwang bile duct ay lumapot.
Ang atay ay may motley na larawan - isang kumbinasyon ng mga zone na mababa at mataas ang echogenicity.
![]()
Mga tumor ng mga duct ng apdo
Sa mga benign na tumor, maaaring mangyari ang mga adenoma, papilloma, fibroids, lipomas, adenofibromas, atbp. Maaaring matukoy ang isang parang tumor sa isang echogram iba't ibang laki at echogenicity na may lokalisasyon sa projection ng extrahepatic bile ducts, ngunit mas madalas sa projection ng karaniwang bile duct, nang hindi tinukoy ang mga histological form, ang pagkita ng kaibhan ay isinasagawa gamit ang naka-target na biopsy ng tumor site.

kanser sa bile duct
 Ito ay napakabihirang (0.1-0.5%), ngunit mas karaniwan kaysa sa kanser sa gallbladder. Ang mas karaniwan ay cholangiocarcinoma at adenocarcinoma, na maaaring ma-localize sa anumang bahagi ng extrahepatic bile ducts. Ito ay mas madalas na nabanggit sa rehiyon ng Vater papilla, sa junction ng hepatic duct na may cystic duct at sa junction ng parehong hepatic ducts. Ang sonographic diagnosis ay mahirap dahil sa maliit na sukat ng kanser. Mayroong dalawang anyo ng paglaki ng tumor: exophytic at endophytic.
Ito ay napakabihirang (0.1-0.5%), ngunit mas karaniwan kaysa sa kanser sa gallbladder. Ang mas karaniwan ay cholangiocarcinoma at adenocarcinoma, na maaaring ma-localize sa anumang bahagi ng extrahepatic bile ducts. Ito ay mas madalas na nabanggit sa rehiyon ng Vater papilla, sa junction ng hepatic duct na may cystic duct at sa junction ng parehong hepatic ducts. Ang sonographic diagnosis ay mahirap dahil sa maliit na sukat ng kanser. Mayroong dalawang anyo ng paglaki ng tumor: exophytic at endophytic.
Sa exophytic form, ang tumor ay lumalaki sa lumen ng duct at mabilis na pinapalitan ito. Sa paunang yugto, sa echogram, ito ay matatagpuan sa anyo ng isang focal tumor-like, madalas echogenic, maliit na laki ng pagbuo na bulges sa lumen ng duct, kasama ang pagpapalawak nito bago at pagkatapos ng tumor.
Sa endophytic form, unti-unting lumiliit ang duct dahil sa pagkapal ng pader nito at nagiging block, na humahantong din sa obstructive jaundice.
Dahil sa mabagal na paglaki at huli na metastasis sa mga rehiyonal na lymph node at atay, lumilitaw ang kanser sa extrahepatic duct nang huli, kapag napansin ang obstructive jaundice.
Mechanical jaundice
 Kaya, ang echography sa pag-aaral ng mga duct ng apdo ay isang paraan ng priyoridad na nagbibigay-daan sa mabilis mong sagutin ang maraming mga katanungan na may kaugnayan sa pamantayan at patolohiya ng mga duct ng apdo.
Kaya, ang echography sa pag-aaral ng mga duct ng apdo ay isang paraan ng priyoridad na nagbibigay-daan sa mabilis mong sagutin ang maraming mga katanungan na may kaugnayan sa pamantayan at patolohiya ng mga duct ng apdo.
Kung makakita ka ng error, mangyaring i-highlight ang isang piraso ng teksto at i-click Ctrl+Enter.
Extrahepatic bile ducts - pag-aaral ng biliary tract
Kabanata 1. Anatomy at Physiology
Ang tisyu ng atay ay binubuo ng maraming lobules na pinaghihiwalay ng mga layer nag-uugnay na tisyu, kung saan ang mga ducts ng apdo, mga ramification ng portal vein, hepatic artery at nerbiyos, na tinirintas ang mga lobules na may siksik na mesh, ay pumasa. Ang mga hepatocytes sa lobules ay matatagpuan upang ang isang poste sa kanila ay nakaharap sa mga daluyan ng dugo, at ang isa pa - sa mga duct ng apdo,
Ang sikretong apdo ay inilalabas mula sa mga hepatocytes patungo sa mga duct ng apdo - may mga puwang na 1-2 microns ang lapad sa pagitan ng mga katabing hepatocytes. Sa pamamagitan ng mga tubule, gumagalaw ang apdo sa direksyon mula sa mga selulang centro-lobular patungo sa mga interlobular portal triad at pumapasok sa mga duct ng apdo. Ang huli, nagsasama-sama, ay bumubuo ng mas malalaking ducts, at ang mga iyon naman ay mga bile duct na may linyang sinusoidal epithelial cells (A. L. Tones et al., 1980).
Ang intrahepatic bile ducts ay tumatakbo parallel sa mga sanga ng portal vein at ng hepatic artery. Kumokonekta sa isa't isa, bumubuo sila ng mas malalaking intrahepatic ducts at kalaunan ay bumubuo ng mga extraorganic na hepatic duct para sa kanan at kaliwang lobe ng atay.
Sa kanang umbok para sa pag-agos ng apdo mula sa anterior at posterior na mga segment, mayroong 2 pangunahing ducts - anterior at posterior, na nabuo mula sa confluence ng mga ducts ng upper at lower zones - mga subsegment. Ang mga anterior at posterior duct ay humahantong sa mga pintuan ng atay, at ang posterior duct ay matatagpuan medyo mas mataas at may mas malaking haba. Pagsasama, bumubuo sila ng tamang hepatic duct. Sa 28% ng mga kaso, hindi nangyayari ang pagsasanib, at ang inferior segmental duct ay itinuturing na tamang accessory na hepatic duct. Gayunpaman, ito ay mali, dahil ang apdo ay dumadaloy dito mula sa isang tiyak na bahagi ng atay.
Sa kama ng gallbladder, madalas kang makakahanap ng isang manipis na duct na nag-aalis ng apdo mula sa V segment ng kanang umbok at may direktang koneksyon sa kanang hepatic duct; ang pinsala dito sa panahon ng cholecystectomy ay dapat na iwasan. Ang direktang komunikasyon ng duct na ito sa gallbladder ay hindi pa naitatag.
Mula sa kaliwang umbok ng atay, pati na rin mula sa kanan, ang pag-agos ng apdo ay isinasagawa sa pamamagitan ng 2 segmental ducts - lateral at medial.
Ang lateral segmental duct ay nag-aalis ng apdo mula sa kaliwang anatomical lobe at nabuo sa pamamagitan ng pagsasanib ng mga duct ng upper at lower zone. Ang confluence ay matatagpuan sa linya ng kaliwang sagittal sulcus (50% ng mga kaso) o medyo sa kanan nito (42% ng mga kaso) -K. Schwartz (1964).
Ang medial duct ay nabuo mula sa ilang (karaniwan ay 2) ducts ng upper at lower zones at sumasali sa lateral duct sa hilum ng atay, na bumubuo sa kaliwang hepatic duct.
Sa caudate lobe, ang mga duct ay nahahati sa 2 system. Mula sa kanang seksyon, ang apdo ay dumadaloy sa kanang hepatic duct, mula sa kaliwa - sa kaliwa. Ang intrahepatic na komunikasyon sa pagitan ng kaliwa at kanang hepatic duct sa rehiyon ng caudate lobe ay hindi naitatag.
Hepatic ducts. Karaniwan, ang pagsasanib ng kaliwa at kanang duct ay nangyayari sa labas ng liver parenchyma sa 0.75-1.5 cm mula sa ibabaw nito (95% ng mga kaso) at mas madalas (5% ng mga kaso) sa hepatic parenchyma (IM Talman, 1965). Ang kaliwang hepatic duct ay mas makitid at mas mahaba kaysa sa kanan, palaging matatagpuan sa labas ng parenkayma sa harap ng kaliwang portal vein. Ang haba nito ay mula 2 hanggang 5 cm, diameter - mula 2 hanggang 5 mm. Mas madalas ito ay matatagpuan sa transverse groove posterior sa posterior edge ng square lobe. Sa posterior na sulok ng square lobe mayroong isang mapanganib na lugar kung saan ang nauuna na ibabaw ng kaliwang hepatic duct ay tinatawid ng mga sanga ng hepatic artery na humahantong sa IV segment (A. N. Maksimenkov, 1972). Ang apdo ay pumapasok sa kaliwang hepatic duct mula sa mga segment I, II, III, at IV ng atay. Dapat pansinin na ang mga bile duct ng I segment sa ilang mga kaso ay maaaring dumaloy sa parehong kaliwa at kanang hepatic ducts, bagaman ang mga makabuluhang anastomoses sa pagitan ng parehong mga duct ay hindi nakita kahit na sa taas ng bile hypertension na may obstructive jaundice (A. I. Krakovsky, 1966). ).
Ang kanang hepatic duct, na matatagpuan sa mga pintuan ng atay, ay madalas na natatakpan ng parenkayma nito. Ang haba nito ay mas mababa kaysa sa kaliwa (0.4-1 cm), at ang diameter nito ay bahagyang mas malaki. Ang kanang hepatic duct ay madalas na matatagpuan sa likod at sa itaas ng kanang portal vein. Karaniwan itong matatagpuan sa itaas ng hepatic artery, at kung minsan sa ibaba nito. Mahalaga para sa operasyon ng biliary tract ay ang katotohanan na sa antas ng lokasyon ng leeg ng gallbladder sa layo na 1-2 cm sa likod nito o sa paunang seksyon ng cystic duct, ang kanang hepatic duct ay pumasa nang napakababaw. sa liver parenchyma (A. I. Krakovsky, 1966), na madaling masira sa panahon ng cholecystectomy o kapag tinatahi ang gallbladder bed.
Ang pag-aaral ng intrahepatic architectonics ng bile ducts at ang projection ng mga duct na ito sa ibabaw ng atay (A.F. Khanzhinov, 1958; G.E. Ostroverkhoe et al., 1966; A.I. Krakovsky, 1966) ay nagsilbing batayan para sa paglikha ng tumpak na visualization scheme. para sa pinaka-naa-access na mga intrahepatic duct at biliodigestive anastomoses.
Ang pader ng intrahepatic bile ducts ay binubuo ng maluwag na fibrous connective tissue, panloob na sakop ng isang solong layer ng cuboidal epithelium.
Ang karaniwang hepatic duct ay nagmumula sa confluence (fork) ng lobar hepatic ducts sa hilum ng atay at nagtatapos sa confluence sa cystic duct. Depende sa pagsasama ng huli, ang haba ng karaniwang hepatic duct ay nag-iiba mula 1 hanggang 10 cm (karaniwan ay 3-7 cm), at ang diameter ay mula 0.3 hanggang 0.7 cm. Ang karaniwang hepatic duct ay nabuo sa gate ng atay, bilang, bilang ito ay, isang pagpapatuloy ng kaliwang hepatic duct, at matatagpuan sa harap ng bifurcation ng portal vein. Kadalasan, ito ay nabuo bilang isang resulta ng pagsasanib ng 2 hepatic ducts - ang kanan at kaliwa (67% ng mga kaso, ayon kay G. A. Mikhailov, 1976) at mas madalas na 3, 4, 5 ducts. Ang pagsasanga ng karaniwang hepatic duct ay partikular na interes kapag nagsasagawa ng mga interbensyon sa bifurcation ng mga duct sa hilum ng atay.
Ang karaniwang hepatic duct ay matatagpuan sa kanang gilid ng hepatic-duodenal ligament, sa harap ng kanang gilid ng portal vein. Kung sakaling ang pagsasanib ng mga hepatic duct ay nangyayari sa gilid ng duodenum, ang parehong mga duct ay tumatakbo nang magkatulad, at ang cystic duct ay maaaring dumaloy sa isa sa mga ito sa ibang antas.
Karaniwang bile duct. Mula sa confluence ng cystic duct hanggang sa duodenum ay ang karaniwang bile duct. Ang haba nito ay nag-iiba depende sa antas ng confluence ng cystic duct (average - 5-8 cm). Ang diameter ng duct ay 5-9 mm. Bago pumasok sa pancreatic tissue, ang karaniwang bile duct ay medyo lumalawak, pagkatapos ay unti-unting nagpapaliit, na dumadaan sa pancreatic tissue, lalo na sa confluence sa duodenum. Sa ilalim ng mga kondisyon ng pathological, ang karaniwang bile duct ay maaaring lumawak sa 2-3 cm o higit pa.
Ang karaniwang bile duct ay karaniwang nahahati sa 4 na bahagi: 1) supraduodenal - mula sa confluence ng cystic duct hanggang sa itaas na gilid ng duodenum (0.3-3.2 cm); 2) retroduodenal (mga 1.8 cm). Ito ay matatagpuan sa likod ng itaas na pahalang na bahagi ng duodenum bago ang pagpasok ng duct sa pancreas. Sa kaliwa ng karaniwang bile duct ay ang portal vein, sa ibaba nito ay ang inferior vena cava na pinaghihiwalay ng isang manipis na layer ng connective tissue; 3) pancreatic (mga 3cm). Matatagpuan sa pagitan ng ulo ng pancreas at duodenum. Mas madalas (sa 90% ng mga kaso) ang karaniwang bile duct ay dumadaan sa pancreas, at kung minsan ito ay matatagpuan sa ibabaw ng dorsal nito. Ang karaniwang bile duct, na dumadaan sa pancreas, ay may hugis ng kanal
at hindi ganap na napapalibutan ng parenkayma ng glandula (IM Talmai, 1963). Ang Hess (1961), sa kabaligtaran, ay nagsasaad na sa 90% ng mga tao ang bahaging ito ng karaniwang bile duct ay matatagpuan sa loob ng pancreatic parenchyma; 4) intramural. Ang pagpapakilala ng karaniwang bile duct sa duodenum ay nangyayari sa kahabaan ng kaliwang medial na gilid ng vertical na seksyon nito sa hangganan na may posterior wall na 8-14 cm mula sa pylorus kapag sinusukat kasama ang bituka (M. D. Anikhanov, 1960; I. M. Talman, 1963; A. N. Maksimenko, 1972; A. I. Edemsky, 1987), iyon ay, sa gitnang bahagi ng patayong seksyon. Sa ilang mga kaso, ang lugar ng confluence ay maaaring 2 cm mula sa pylorus o kahit na sa tiyan, pati na rin sa rehiyon ng duodenal-intestinal flexure. Ayon kay Baynes (1960), na nag-aral ng 210 paghahanda, ang lugar ng pagpupulong ng karaniwang bile duct sa duodenum sa itaas na pahalang na bahagi ay nasa 8 mga pasyente, sa itaas na kalahati ng patayong bahagi - sa 34, sa mas mababang kalahati ng vertical na bahagi - sa 112, sa paglipat sa mas mababang pahalang na bahagi - 36, sa mas mababang pahalang na bahagi - sa 6, sa kaliwa ng midline malapit sa duodenal flexure - sa 4 na pasyente. Ang lahat ng ito, siyempre, ay dapat tandaan kapag nagsasagawa ng mga interbensyon sa kirurhiko sa pangunahing duodenal papilla at ang distal na karaniwang bile duct.
Kung mas mataas ang pagsasama ng karaniwang duct ng apdo, mas tuwid ang anggulo ng pagbubutas ng dingding ng bituka at mas malaki ang predisposition sa duodenal-papillary reflux.
Ang intraparietal na bahagi ng karaniwang bile duct ay 10-15 mm ang haba. Ito ay pahilig na binubutas ang dingding ng duodenum, na bumubuo ng pangunahing duodenal papilla mula sa mucosal side.
Ang pader ng karaniwang hepatic at common bile ducts ay binubuo ng isang plato ng connective tissue na mayaman sa elastic fibers. Ang huli ay matatagpuan sa dalawang layer - kasama ang mahabang axis ng maliit na tubo at pabilog na sumasakop dito. Kabilang sa mga hibla ay ang makinis na mga selula ng kalamnan, ngunit walang tuluy-tuloy na layer ng mga kalamnan. Sa ilang mga lugar lamang (sa punto ng paglipat ng cystic duct sa gallbladder, sa confluence ng karaniwang bile duct at pancreatic duct, at din kapag dumadaloy sila sa duodenum) ang mga akumulasyon ng makinis na mga selula ng kalamnan ay bumubuo ng mga sphincters.
Ang panloob na ibabaw ng mga duct ay may linya na may isang solong layer ng mataas na prismatic epithelium, na sa ilang mga lugar ay bumubuo ng mga crypt. Ang mucosa ay naglalaman din ng mga goblet cell.
Major duodenal papilla. Sa site ng pagpasa ng bituka na pader, ang karaniwang bile duct ay medyo makitid at pagkatapos ay lumalawak sa submucosal layer, na bumubuo ng isang extension ng ampullar na 9 mm ang haba, at kung minsan ay 5.5 mm. Ang ampulla ay nagtatapos sa lumen ng bituka na may papilla na kasing laki ng butil ng dawa. Ang papilla ay matatagpuan sa isang longitudinal fold na nabuo ng mucosa mismo. Sa pangunahing duodenal papilla mayroong muscular apparatus, na binubuo ng pabilog at longitudinal fibers - ang sphincter ng hepato-pancreatic ampulla. Ang mga longitudinal fibers ay nahahati sa pataas at pababang, habang ang mga pataas ay isang pagpapatuloy ng mga fibers ng kalamnan ng duodenum, at ang mga pababang ay sumasabay sa duodenal na bahagi ng karaniwang bile duct at nagtatapos sa parehong antas sa mga pabilog na fibers.
Ang mga resulta ng pag-aaral ng anatomical at histological na katangian ng pangunahing duodenal papilla sa mga bata, na isinagawa ni A. I. Edemsky (1987), ay nagpakita na sa mga unang taon ng buhay, ang mga submucosal at intramuscular na mga seksyon nito ay hindi maganda ang pag-unlad. Sa pag-aaral ng topograpiya ng pagsasama ng apdo at pancreatic ducts, natagpuan ng may-akda na sa mga bata ay palagi silang nagsasama, na nagreresulta sa isang karaniwang kanal na 2-3.5 mm ang haba. Ang pagkakaroon ng isang karaniwang channel mula sa sandali ng kapanganakan ay nag-aambag sa paghahalo ng apdo at pancreatic juice, na nagsisiguro ng normal na panunaw. Ang mauhog na lamad ng karaniwang kanal ay kinakatawan ng maraming matataas na tatsulok na fold, na siyang prototype ng mga balbula na pumupuno sa lumen ng kanal at nakadirekta patungo sa bibig gamit ang kanilang mga dulo, na sa sarili nitong pinipigilan ang paglitaw ng reflux. Sa pag-aaral ng function ng sphincter section ng major duodenal papilla gamit ang retrograde film o telecholangiopancreatograms, natuklasan ni M. D. Semin (1977) na ang sariling sphincter ng distal common bile duct (sphincter ng hepatic-pancreatic ampulla) ay may 3 pang panloob na sphincters, ang trabaho na kung saan ay malapit na nauugnay sa parehong paglabas ng apdo sa duodenum at ang pag-iwas sa duodenobiliary reflux. Tulad ng ipinakita ng mga pag-aaral na isinagawa sa aming klinika, sa pamamahinga ang tatlong sphincter na ito ay hindi naiiba at mahigpit na nakasara, ang isang mapurol o hugis-kono na pahinga ay tinutukoy sa radiographs. contrast medium sa karaniwang bile duct sa layo na higit sa 1 cm mula sa dingding ng duodenum (ito ang haba ng mga sphincter zone). Ang pagkita ng kaibhan ng mga sphincter zone ay nagsisimula sa panahon ng pagpasa ng apdo o sa isang estado ng atony.
Ang mga extension na tulad ng ampoule, tulad ng isang tunay na ampulla ng pangunahing duodenal papilla sa pagsasama ng bile duct at pancreatic duct, natagpuan lamang namin sa 15 sa 1387 retrograde endoscopic cholangiopancreatograms. Kadalasan, ang parehong mga duct, pagkonekta, ay bumubuo ng isang karaniwang channel ng pare-parehong lapad, at ang pagpapalawak ng ampullar ay bunga ng mga kondisyon ng pathological (cicatricial stenosis ng papilla orifice, strangulated o fixed stone sa papilla).
Ang karaniwang kanal sa rehiyon ng sphincter zone, na bumubukas sa tuktok ng pangunahing duodenal papilla na may butas na halos 3 mm ang lapad, sa direksyon nito ay, parang, isang pagpapatuloy ng pangunahing pancreatic duct, at ang karaniwang ang bile duct sa karamihan ng mga kaso ay dumadaloy dito sa isang matinding anggulo. Ipinapaliwanag nito ang mas madali - catheterization ng pancreatic duct kapag nagsasagawa ng retrograde pancreatic cholangiography at ang panganib ng pinsala sa huli sa panahon ng operasyon, kapag ang ampulla ng duodenal papilla ay bahagyang ipinahayag.
Ang sariling sphincter ng pangunahing pancreatic duct ay hindi gaanong binibigkas at walang kumplikadong pagkita ng kaibhan (MD Semin, 1977). Ito ay mas maikli kaysa sa sphincter zone ng terminal common bile duct.
Ang excretory duct ng pancreas, na nagbubutas sa dingding ng duodenum, ay sumasama sa terminal section ng karaniwang bile duct sa iba't ibang antas at sa iba't ibang mga anggulo. Ang lahat ng mga opsyon para sa pagkonekta sa karaniwang bile duct sa excretory duct ng pancreas ay karaniwang nahahati sa 3 grupo.
1. Ang karaniwang bile duct ay kumokonekta sa pancreatic duct sa tuktok ng major duodenal papilla. Sa kasong ito, ang parehong mga duct ay dumadaloy sa ampulla, o ang karaniwang bile duct ay bumubuo sa ampulla, at ang pancreatic duct ay dumadaloy dito (86%).
2. Walang koneksyon ng mga duct, ngunit dumadaloy sila sa ampulla na may karaniwang pagbubukas (6%).
Ang parehong mga duct ay dumadaloy nang nakapag-iisa at kahit na sa layo na 1-2 cm mula sa bawat isa (8%).
Iminungkahi ni Schumacher (1928) ang kanyang scheme ng mga pagkakaiba-iba sa koneksyon ng karaniwang bile duct sa excretory duct ng pancreas (Fig. 38).
Dahil sa madalas na mga interbensyon sa pangunahing duodenal papilla, ang pamamaraan na ito ay may isang tiyak na praktikal na interes. Ang kabuuang haba ng pangunahing duodenal papilla sa mga matatanda ay (17.2 ± 1.5) mm (A. I. Edemsky, 1987). Ang suplay ng dugo sa pangunahing duodenal papilla ay nangyayari sa gastos ng maliliit na sanga ng gastroduodenal, pancreatoduodenal at superior mesenteric arteries.
Ang gallbladder ay matatagpuan sa kanang longitudinal groove ng mas mababang ibabaw ng atay, sa uka ng gallbladder; 2/3 ng manipis na pader na organ na ito ay sakop ng peritoneum, at 1/3 ay katabi ng atay.
At ang mga sumusunod na layer ay nakikilala sa dingding ng gallbladder: serous, subserous, fibromuscular at mucous membranes. Ang gallbladder na hugis peras ay may 3 seksyon: ang ibaba, katawan at leeg. Kadalasan mayroong isang liko sa lugar kung saan ang katawan ng gallbladder ay dumadaan sa leeg. Dito, malapit sa leeg, ang pader ng gallbladder ay bumubuo ng 1, mas madalas - 2 pockets, na madalas na lokasyon ng mga bato at sagabal ng cystic duct. Dahil sa aktibidad ng mga fibers ng kalamnan na matatagpuan sa leeg at cystic duct, dahil sa liko sa pagitan nila, mayroong pagbaba ng presyon sa gallbladder at bile ducts.
Mayroon ding iba't ibang mga paglihis sa topographic anatomical na posisyon ng gallbladder. Mayroong doble, o karagdagang, gallbladder; movable gallbladder; dystopia ng gallbladder; intrahepatic na lokasyon ng gallbladder; kawalan ng gallbladder.
Ang cystic duct ay isang tubo na 3 hanggang 10 mm ang haba, bahagyang makitid sa anterior-posterior na direksyon, na nagmumula sa ibabaw ng leeg ng gallbladder na nakaharap sa mga pintuan ng atay. Narito ang cystic duct, baluktot, papunta sa mga pintuan ng atay, at pagkatapos ay sa isang anggulo ay bumaba sa hepatic duct at dumadaloy dito. Ang lumen ng proximal segment ng cystic duct ay kahawig ng isang irregularly shaped corkscrew dahil sa spiral structure ng mucous membrane nito. Parehong sa lugar ng confluence, at sa hugis, haba at lokasyon, mayroong ilang iba't ibang mga variant ng cystic duct, na inilarawan nang detalyado sa kabanata sa paggamot sa kirurhiko Problema sa panganganak pag-unlad ng gallbladder at bile ducts.
Ang suplay ng dugo sa gallbladder ay pangunahing isinasagawa ng cystic artery, na kadalasang umaalis sa kanang sangay ng wastong hepatic artery (64-91% ng mga kaso). Ang cystic artery ay maaari ding umalis mula sa superior mesenteric, tamang hepatic, kaliwa at karaniwang hepatic, gastroduodenal, gastroepiploic arteries. Minsan ito ay isang silid ng singaw (Larawan 39).

Ang sisidlan ay napupunta sa kaliwang ibabaw ng gallbladder mula sa leeg hanggang sa ibaba. Sa leeg, nagbibigay ito ng anterior branch, na napupunta din sa ilalim ng gallbladder. Ang trunk ng cystic artery ay 1-2 cm ang haba.
Ang cystic artery ay hindi palaging dumadaan sa karaniwang paraan nito. Sa 4-9% ng mga kaso, ito ay matatagpuan sa ibaba at likod ng cystic duct. Ang partikular na panganib ay ang mga opsyon kapag ang hepatic artery, na matatagpuan sa kahabaan ng cystic duct, ay maaaring mapagkamalan bilang cystic artery at tumawid sa panahon ng cholecystectomy. Kapag ang isang sisidlan ay natagpuan malapit sa cystic duct na may diameter na 3 mm o higit pa, inirerekomenda ni Moosman (1975) na itali ito pagkatapos na ihiwalay sa mga nakapaligid na tisyu sa mismong dingding lamang ng gallbladder.
Ang pisyolohiya ng biliary tract ay hindi pa sapat na pinag-aralan, gayunpaman, ito ay itinatag na ang daloy ng apdo na itinago ng mga hepatocytes mula sa atay ay kinokontrol ng mga nerve ending na matatagpuan sa mga dingding ng extrahepatic biliary tract.
Ang pangunahing pag-andar ng extrahepatic biliary tract, kabilang ang gallbladder, ay ang akumulasyon ng apdo at ang pana-panahong paglabas nito sa duodenum sa sandaling kinakailangan para sa buong pagkilos ng panunaw. Sa kawalan ng gallbladder, ang papel na ito ay kinuha ng karaniwang bile duct, na lumalawak sa 1 cm at mas madalas na umaagos kaysa sa gallbladder. Bilang karagdagan, ang apdo ay patuloy na dumadaloy dito sa duodenum, anuman ang yugto ng panunaw. Ang pag-agos ng apdo sa pamamagitan ng hepatobiliary duct sa duodenum ay nangyayari rin sa isang gumaganang gallbladder, ngunit ito ay napakaliit.
Sa mga agwat sa pagitan ng mga pagkain, ang gallbladder, dahil sa pagtaas ng tono ng kalamnan ng sphincter ng hepatic-pancreatic ampulla at pagbaba ng presyon sa lukab nito, ay puno ng apdo, kung saan ito ay puro dahil sa reabsorption ng electrolytes. , tubig, chlorides at bikarbonate sa daluyan ng dugo. Kaya, ang isang maliit (30-70 mm) gallbladder, na tumutuon sa hepatic apdo 5-10 beses o higit pa, ay nagsisiguro ng normal na panunaw, na nagtatapon ng mataas na konsentrasyon sa mga bituka.
isang nakasentro na colloidal solution ng bile salts, pigment at cholesterol. Ang pagdaloy ng apdo mula sa mga bile duct at gallbladder papunta sa duodenum ay sanhi ng pagkain, lalo na sa mayaman sa taba. Ang dami ng apdo na itinago ay direktang proporsyonal sa dami ng pagkain na kinuha. Sa gallbladder, anuman ang epekto ng mga kadahilanang ito, pagkatapos ng paglabas ng apdo sa duodenum, ang isang maliit na halaga nito ay nananatili pa rin (natirang apdo).
Sa mga kondisyon ng pathological lahat ng physiological function ng digestive organs ay nabalisa. Kaya, sa pagbara ng cystic duct, ang mga pigment ng apdo ay maaaring ganap na mawala mula sa cystic apdo. Kasabay nito, ang dami ng bicarbonates at kolesterol, tubig at chlorides ay tumataas dito, at ang exudation ng serous fluid at mucus sa cavity ng pantog ay nangyayari, na humahantong sa isang pagtaas sa dami ng pantog, at ang mga nilalaman nito ay nagiging transparent at matubig. Ang isang katulad na proseso ay nangyayari sa karaniwang bile duct sa panahon ng pagbara nito sa seksyon ng terminal. Kaya, lumilitaw ang "puting" apdo dahil sa isang paglabag sa physiological function ng biliary tract.
← + Ctrl + →
Bahagi II. Operasyon ng biliary tractKabanata 2. Anomalya sa pag-unlad ng biliary tract



